Синдром сухого глаза является распространенным заболеванием, которое может негативно повлиять на качество жизни. Сухость глаз может вызвать боль, а также сделать зрение размытым. Если у пациента сухость глаз и повышенная чувствительность к свету, то может развиться серьезное раздражение и блефарит — воспаление век и ощущение постороннего предмета в глазу. Слезная пленка на глазу необходима для хорошего зрения, поэтому пациентам назначаются специальные капли для поддержания влажности слизистой глаза.
Основные методы диагностики при синдроме сухого глаза:
- Биомикроскопия глаза с помощью щелевой лампы позволяет детально осмотреть состояние роговицы и конъюнктивы, выявить микроповреждения, сухие участки, а также наличие признаков воспаления или раздражения, что характерно для данного синдрома.
- Тест Ширмера применяется для количественной оценки продукции слёзной жидкости. С помощью специальной полоски, помещённой под нижнее веко, измеряется количество слёз, выделенных за определённое время, что позволяет оценить степень сухости глаз.
- Флюоресцеиновый тест используется для выявления повреждений эпителия роговицы и конъюнктивы. После закапывания специального красителя сухие участки роговицы окрашиваются, что позволяет оценить степень повреждения глазной поверхности.
- Оценка времени разрыва слёзной плёнки (BUT-тест) помогает оценить стабильность слёзной плёнки. Измеряется время, через которое разрывается плёнка на поверхности глаза после моргания, что указывает на наличие сухости.
- Осмолярность слёзной жидкости анализируется для определения концентрации солей в слезах. Повышенная осмолярность указывает на недостаток водной составляющей слёзной плёнки, что характерно для синдрома сухого глаза.
- Клинический осмотр позволяет выявить субъективные симптомы, такие как ощущение жжения, песка в глазах, покраснение и снижение остроты зрения, что помогает заподозрить наличие синдрома и направить на дополнительные исследования.
В большинстве случаев, биомикроскопия глаза выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
- Лабораторные исследования (посев отделяемого глаза)
- МРТ глазных орбит
Причины
Слезоточивая пленка состоит из 3 слоев: жирных масел, водянистых слез и слизи. Эти 3 компонента поддерживают эффективное увлажнение глаза. Проблемы с любым из компонентов могут вызвать сухость глаз.
Состояние также может развиться, если слезные железы не производят достаточно водянистых слез. Это может быть связано с ревматологическими заболеваниями, особенно с синдромом Шегрена у некоторых пациентов.
Сухость глаз может быть вызвана проблемами с железами над глазами (мейбомиальные железы). Данные железы образуют маслянистый слой слезной пленки, который препятствует быстрому испарению. Если мейбомиальные железы не функционируют нормально, то слезы могут испаряться слишком быстро. К снижению функции желез могут привести кожные расстройства, такие как розацеа.
Сухость глаз обычно развивается с возрастом у вполне здоровых пациентов. Это может произойти из-за гормональных изменений, которые заставляют глаза продуцировать меньший объем слез. Симптом сухого глаза иногда может быть вызван или усугублен мейбомианитом – состояние, которое меняет нормальный состав слезной пленки. Другие распространенные причины сухости глаз включают:
- длительное воздействие сухого атмосферного воздуха
- воздействие ультрафиолета
- курение или пассивное курение
- лекарства от простуды или аллергии
- ношение контактных линз.
Сухость глаз также может быть вызвана следующими факторами:
- тепловые или химические ожоги
- предыдущая операция на глазу
- использование глазных капель при других заболеваниях глаз
- синдром Шегрена — редкое аутоиммунное расстройство, при котором разрушаются железы.
Признаки
- размытое зрение
- жжение, зуд или покраснение в глазу
- чувство царапин в глазу
- чувствительность к свету.
Факторы риска
Наличие следующих факторов подвергает пациента повышенному риску сухости глаз:
- женский пол
- возраст 50 лет и старше
- ношение контактных линз
- длительная работа на персональном компьютере
- аутоиммунные заболевания, такие как синдром Шегрена, склеродермия, красная системная волчанка или ревматоидный артрит
- прием определенных лекарств, включая антигистаминные или противоотечные препараты, антидепрессанты, заместительную гормональную терапию, а также лекарства от высокого артериального давления и для лечения болезни Паркинсона
- длительное воздействие дыма, ветра или сухого воздуха.
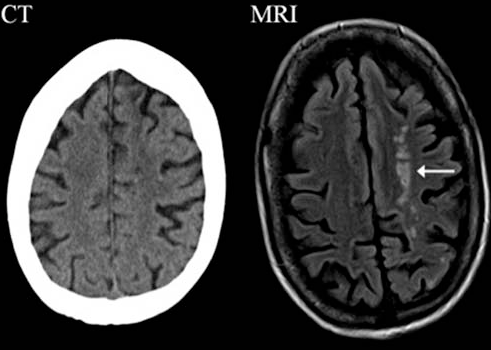
Биомикроскопия глаза или МРТ в диагностике синдрома сухого глаза
Основные диагностические исследования синдрома сухого глаза включенияают:
- измерение остроты зрения
- обследование с помощью щелевой лампы
- диагностическое окрашивание роговицы и слезной пленки
- измерение времени разрыва слезоточивой пленки
- измерение скорости производства слез
- измерение концентрации слез (осмолальность)
- КТ орбит.
Синдром сухого глаза может иметь различные причины, включая нарушение слезной жидкости, воспалительные процессы, автоиммунные заболевания и другие факторы.
Что покажет МРТ при синдроме сухого глаза
Для определения причины синдрома сухого глаза и выбора наиболее эффективного лечения может быть назначено МРТ (магнитно-резонансная томография) глаза. МРТ позволяет получить детальные изображения глазного яблока и окружающих тканей, таких как мягкие ткани, кости и сосуды, что позволяет определить наличие воспалительных изменений, опухолей или других заболеваний, которые могут приводить к синдрому сухого глаза. Томография может быть полезна для оценки состояния слезных желез и дефектов слезопроводов, которые могут приводить к нарушению слезоотделения и, как следствие, к синдрому сухого глаза.
При необходимости исключения других патологий или системных заболеваний, которые могут сопровождаться синдромом сухого глаза, МРТ может выявить следующие косвенные признаки:
- Изменения в структурах слёзных желез, такие как уменьшение объёма или структурные изменения, что может указывать на нарушение функции слёзной железы и недостаточную продукцию слёзной жидкости.
- Признаки системных воспалительных или аутоиммунных заболеваний (например, синдрома Шегрена), которые могут сопровождаться нарушением работы слёзных желез, что приводит к развитию синдрома сухого глаза.
- Аномалии в анатомических структурах орбиты или головного мозга, которые могут влиять на иннервацию слёзной железы и окружающих тканей, что косвенно способствует развитию сухости глаз.
Что покажет биомикроскопия глаза при синдроме сухого глаза
Биомикроскопия глаза - это метод исследования глазного дна и передних отделов глаза, основанный на использовании бинокулярного микроскопа с осветлением. Во время биомикроскопии глаза глазное дно и передние отделы глаза освещаются специальным осветителем, а затем осматриваются с помощью микроскопа, что позволяет получить увеличенное изображение структур глаза и детально изучить их состояние. Синдром сухого глаза может проявляться различными признаками при проведении биомикроскопии глаза. Одним из наиболее частых признаков является наличие пятен на роговице. Эти пятна могут быть заметны при осмотре в специальном осветлении и свидетельствуют о нарушенном слезоотделении. При синдроме сухого глаза может наблюдаться поверхностный кератит - воспаление роговицы, что может проявляться в виде пятен, неровностей или других изменений на поверхности роговицы. Также могут быть заметны изменения в конъюнктиве (слизистой оболочке глаза), например, утолщение или гиперемия (покраснение). Это связано с тем, что слезная жидкость выполняет защитную функцию для конъюнктивы, и ее нарушение может привести к воспалительным процессам. Кроме этого, при синдроме сухого глаза могут быть заметны и другие изменения, например, уменьшение количества слезного фильма или изменение его качества, а также различные деформации роговицы или других структур глаза.
Биомикроскопия глаза при синдроме сухого глаза выявляет следующие характерные признаки:
- Микроповреждения роговицы и конъюнктивы, которые визуализируются как мелкие дефекты эпителия, особенно в областях, подверженных высыханию, что указывает на нарушение защиты поверхности глаза.
- Сухие участки на поверхности роговицы, проявляющиеся в виде неровностей или матовости роговицы, что является следствием недостаточного увлажнения и разрушения слёзной плёнки.
- Признаки воспаления конъюнктивы, такие как покраснение и отёк, которые указывают на раздражение и воспалительный процесс, вызванный хронической сухостью глаз.
- Уменьшение объёма слёзной жидкости, видимое как снижение объёма слёзного мениска, что указывает на недостаточную продукцию слёз и нарушение увлажнения глазной поверхности.
- Фрагментация или нестабильность слёзной плёнки, которая проявляется как неравномерное покрытие роговицы и быстрое разрывание слёзной плёнки, что свидетельствует о нарушении её защитной функции.
Список медицинской литературы:
- П.Бржеский, В.В. Диагностика и лечение больных с синдромом «сухого глаза»: краткое руководство для врачей /В.В. Бржеский, Е.Е. Сомов. — СПб., 2005.-20 с.
- Бржеский, В.В. Синдром «сухого глаза»: современные аспекты диагностики и лечения. Синдром «сухого глаза» /В.В. Бржеский, Е.Е. Сомов // Специализированное издание московской ассоциации офтальмологов. М., 2002. - № 1.- С. 3-9.
- Мошетова, Л.К. Современное представление о слезной жидкости, значение ее в диагностике / Л.К. Мошетова, O.A. Волков // Клинич. офтальмология. 2004. - Т. 5, № 4. - С. 138-139.
- Полунин, Г.С. Особенности клинического течения различных форм синдрома «сухого глаза» основа для разработки адекватных методов лечения / Г.С. Полунин, Т.Н. Сафонова, Е.Г. Полунина // Вестн. офтальмологии. - 2006. - Т. 122, № 5. - С. 17-20.
- Сомов, Е.Е. Современные методы лечения больных с синдромом «сухого глаза / Е.Е. Сомов, В.В. Бржеский // Сборник научных трудов, посвящ. 10-летию Санкт-Петербургского филиала МНТК «Микрохирургии глаза». СПб., 1997. - С. 307-316.
Нервный тик глаза - это распространенное явление, и оно очень редко является признаком чего-то серьезного. Очень часто это временное состояние из-за стресса, которое уходит само по себе после снижения нагрузки на нервную систему.
Магнитно-резонансная томография в клинической практике используется более 30 лет, и за этот срок апробации не было выявленного ни одного случая негативного воздействия МРТ на здоровье человека. Также, как и УЗИ, этот метод считается абсолютно безопасным, но для данного вида диагностики существует ряд абсолютных
В медицинских центрах СПб в арсенале у врачей есть несколько методов высокотехнологического обследования. Их принято разделять на инвазивные (с проникновением внутрь организма или подкожного покрова) и неинвазивные. КТ, МРТ, УЗИ, рентген относятся к основным неинвазивным видам диагностики. Однако принцип визуализации и физика процесса у каждого из этих способов сканирования разная, поэтому и зоны их приоритетного
МРТ с контрастным усилением входит в диагностический арсенал врачей с 1980-х годов. Первое сообщение об открытии явления магнитного резонанса произошло в сороковые годы прошлого века. Но до того, как впервые были получены изображения, основанные на ядерно-магнитном резонансе, прошло почти тридцать лет. Только в 1974 году был выдан первый патент на устройство и методику получения МРТ изображений.
 Служба бесплатной
Служба бесплатной