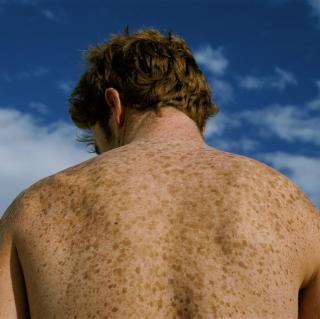
Немеланомный рак кожи – очень распространенное онкологическое заболевание, которое медленно развивается в верхних слоях кожи. Термин «немеланома» отличает данный тип новообразования от менее распространенного рака кожи, известного как меланома, который может быть более злокачественным и серьезным. По статистике немеланома чаще поражает мужчин, чем женщин, и зачастую встречается у пожилых людей.
Причины немеланомного рака кожи
Большинство случаев немеланомного рака вызывается ультрафиолетовым (УФ) светом, повреждающим ДНК в клетках кожи. Основной источник ультрафиолетового излучения - солнечный свет. Он содержит 3 типа УФ-лучей:
- ультрафиолет А (UVA);
- ультрафиолет B (UVB);
- ультрафиолет C (UVC).
УФ-С наиболее опасен для кожи, но он фильтруется атмосферой Земли. Считается, что УФ-В является основной причиной рака в целом, но пока неизвестно, играет ли УФ-А роль в возникновении немеланомы. Искусственные источники света, такие как лампы для загара и солярии, повторные солнечные ожоги увеличивают риск немеланомного рака кожи у людей всех возрастов.
Семейный анамнез
В большинстве случаев немеланомный рак кожи не передается по наследству. Однако исследования показали, что в некоторых семьях количество членов, у которых развивается это заболевание, выше среднего. Например, если у родителя пациента был плоскоклеточный рак, доказано, что его риск заболеть раком кожи в 2–3 раза выше.
Прочие факторы риска
Считается, что определенные факторы увеличивают шансы на развитие всех типов рака кожи. Они включают:
- наличие у пациента бледной кожи, которая легко загорает
- наличие светлых или рыжих волос
- наличие голубых глаз
- пожилой возраст
- наличие большого количества родинок и веснушек
- наличие участка кожи, ранее поврежденного ожогами или лучевой терапией
- наличие состояния, которое подавляет иммунную систему, например ВИЧ-инфекция
- прием лекарств, подавляющих иммунную систему (иммунодепрессантов), обычно используемых после трансплантации органов и при аутоиммунных заболеваниях
- воздействие определенных химических веществ, таких как креозот и мышьяк
- если ранее уже был диагностирован рак кожи.
Симптомы немеланомного рака
Первым признаком немеланомного рака обычно является появление на коже шишки или обесцвеченного пятна, которое не проходит через несколько недель и медленно прогрессирует в течение месяцев, а иногда и лет. Немеланомный рак кожи чаще всего развивается на участках кожи, регулярно подвергающихся воздействию солнца, таких как лицо, уши, руки, плечи, верхняя часть груди и спина.
Типы немеланомного рака кожи
Немеланомные виды рака кожи обычно поражают самый внешний слой кожи (эпидермисе) и часто называются по типу клеток, из которых они развиваются. Двумя наиболее распространенными типами немеланомного рака кожи являются:
- базально-клеточная карцинома, выстилающая нижнюю часть эпидермиса, - составляет около 75 из каждых 100 случаев рака кожи;
- плоскоклеточный рак начинается в клетках, выстилающих верхнюю часть эпидермиса, и составляет около 20 из каждых 100 случаев рака кожи.
Базально-клеточная карцинома
Базально-клеточная карцинома обычно выглядит как небольшая блестящая розовая или жемчужно-белая шишка с полупрозрачным или восковым оттенком. Она также может выглядеть как красное чешуйчатое пятно. Шишка постепенно увеличивается в размерах и может стать твердой, кровоточить или превратиться в безболезненную язву. Базальноклеточный рак обычно не прорастает в другие части тела, но все же существует небольшой риск (до 5%) распространения его на лимфатические узлы.
Плоскоклеточная карцинома
Плоскоклеточный рак выглядит как плотная розовая шишка с шероховатой или покрытой коркой и чешуйками поверхностью. Шишка часто становится болезненной при прикосновении, легко кровоточит и может перерасти в язву. Как для базально-клеточного, так и для плоскоклеточного рака иногда может быть значительное повреждение кожи, если опухоль не лечить.
Болезнь Боуэна
Болезнь Боуэна представляет собой предраковую форму плоскоклеточной карциномы, иногда называемой карциномой in situ. Она медленно развивается и легко поддается лечению. Главный признак - красное чешуйчатое пятно на коже, которое может чесаться. Чаще всего данный тип рака поражает пожилых женщин и часто обнаруживается на голени, однако он может появиться на любом участке кожи. Болезнь Боуэна, хотя и не классифицируется как немеланомный рак кожи, иногда может перерасти в плоскоклеточный рак, если ее не лечить.
Актинический кератоз
Актинические кератозы, также известные как солнечные кератозы, представляют собой сухие чешуйчатые участки кожи, возникшие в результате многолетнего воздействия солнца. Пятна могут быть розовыми, красными или коричневыми и могут варьироваться по размеру от нескольких миллиметров до нескольких сантиметров в диаметре. Пораженная кожа иногда может стать очень толстой, а иногда пятна могут выглядеть как маленькие шипы. Как и болезнь Боуэна, актинический кератоз не классифицируется как немеланомный рак кожи, но существует небольшой риск того, что пятна могут развиться в плоскоклеточную форму, если его не лечить.
Диагностика немеланомного рака кожи
Обратиться к дерматологу следует, если у пациента есть какие-либо кожные аномалии, такие как шишка, язва, поражение или изменение цвета кожи, которые не регрессировали через 4 недели. Хотя маловероятно, что это рак кожи, лучше пройти дополнительное обследование. При подозрении на плоскоклеточный рак кожи больной получит срочное направление на биопсию. При базально-клеточном раке кожи срочное направление обычно не требуется, но пациенту все равно следует обратиться к онкологу в течение 18 недель. Специалист осмотрит кожу и может сделать биопсию, чтобы подтвердить диагноз рака.
Биопсия представляет собой небольшую хирургическую процедуру, при которой удаляется часть или вся опухоль, чтобы ее можно было изучить под микроскопом. Обычно эта манипуляция проводится после введения местного анестетика. Биопсия позволяет дерматологу определить тип рака кожи и возможность его распространения на другие части тела. Иногда рак кожи можно диагностировать и лечить одновременно.
Если у пациента диагностирована базальноклеточная карцинома, дальнейшие тесты обычно не требуются, так как распространение рака очень маловероятно. Однако у него может быть вторая карцинома на другом участке, поэтому имеет смысл провести обследование всей кожи. В редких случаях плоскоклеточного рака могут потребоваться УЗИ лимфатических узлов и тонкоигольная аспирация, чтобы убедиться, что рак не распространился на лимфатические узлы.

Стадия рака кожи
Стадия используется для описания степени распространения опухоли и помогает определить тактику лечения пациента. Для немеланомного рака кожи это относится только к плоскоклеточной
карциноме, поскольку для базальноклеточной карциномы нет системы стадирования.
Лечение немеланомного рака кожи
Хирургия является основным методом лечения немеланомного рака кожи, хотя в некоторых случаях также используются безоперационные способы, такие как замораживание (криотерапия), противораковые кремы, фотодинамическая терапия (ФДТ), лучевая терапия и электрохимиотерапия. В целом, лечение является успешным как минимум у 9 из 10 человек с немеланомным раком кожи. При выборе тактики терапии специалистами учитываются следующие факторы;
- тип рака
- стадия рака (его размер и степень распространения)
- общее состояние здоровья пациента.
Хирургическое иссечение
Хирургическое иссечение - это операция по удалению раковой опухоли вместе с окружающей здоровой тканью. Хирургическое иссечение может быть выполнено в сочетании с последующей трансплантацией, при котором удаляется участок здоровой кожи, обычно на шее, животе или верхней части бедра, а затем он пересаживается на пораженную область. В большинстве случаев для полного излечения немеланомного рака кожи достаточно хирургического вмешательства.
Микрографическая хирургия по Моосу
Микрографическая хирургия Мооса - это специальный вид хирургического лечения, используемый для устранения немеланомного рака кожи, когда:
- имеется высокий риск распространения или возвращения рака
- рак находится в области, где было бы важно удалить как можно меньше кожи, например, в носу или рядом с глазами.
Данная операция включает хирургическое иссечение опухоли и небольшого участка окружающей кожи. Края немедленно проверяются под микроскопом, чтобы убедиться, что вся опухоль полностью удалена. Если этого не удалось добиться, дальнейшее хирургическое вмешательство проводится, как правило, в тот же день. Это сводит к минимуму удаление здоровых тканей и уменьшает образование рубцов, гарантируя полное иссечение опухоли.
Кюретаж и электрокоагуляция
Выскабливание и электрокоагуляция похожи на хирургическое удаление, но они подходят только в тех случаях, когда опухоль совсем небольшая. Хирург будет использовать небольшое лезвие в форме ложки, чтобы соскоблить раковые клетки, а затем произвести прижигание (коагуляцию) кожи. Процедуру, возможно, придется повторить 2 или 3 раза, чтобы полностью удалить очаг рака.
Криотерапия
Криотерапия использует лечение холодом для уничтожения опухолевого немеланомного новообразования, который находится на ранней стадии. Чаще всего для заморозки раковых клеток применяют жидкий азот, и в результате в этой области образуется струп. Примерно через месяц струп, содержащий рак, отпадет с кожи. Криотерапия может оставить на коже небольшой белый шрам.
Кремы против рака
Противораковые кремы также используются при некоторых типах немеланомного рака кожи, но их рекомендуют только в том случае, если опухоль находится в верхнем слое кожи, например, при ранней базальноклеточной карциноме и болезни Боуэна. Существует 2 основных типа противораковых кремов:
- кремы для химиотерапии - они содержат лекарство под названием 5-фторурацил
- иммуностимулирующие кремы - они содержат лекарство под названием имиквимод.
При немеланомном раке кожи используются химиотерапевтические кремы, содержащие 5-фторурацил. Крем наносится на пораженный участок на несколько недель. Поскольку воздействию подвергается только поверхность кожи, пациент не испытает побочных эффектов, связанных с другими формами химиотерапии, таких как болезнь или выпадение волос. Однако в течение нескольких недель после этого кожа может болеть. Иммуностимулирующие кремы, содержащие имиквимод, применятся для лечения базальноклеточного рака диаметром менее 2 см, актинического кератоза и болезни Боуэна. Имиквимод побуждает иммунную систему атаковать рак кожи и используется в течение нескольких недель.
Общие побочные эффекты крема 5-фторурацила и имиквимода включают покраснение, шелушение кожи и зуд. Менее распространенные и более серьезные побочные эффекты включают образование пузырей или язв на коже.
Фотодинамическая терапия (ФДТ)
Фотодинамическая терапия (ФДТ) используется для лечения базальноклеточного рака, болезни Боуэна и актинического
Лучевая терапия
Лучевая терапия предполагает использование низких доз радиации для уничтожения рака. Уровень радиации безопасен, однако в течение нескольких недель после лечения кожа может болеть. Лучевая терапия иногда используется для лечения базальноклеточного и плоскоклеточного рака, если:
- операция по каким-либо причинам не может быть проведена
- рак охватывает большую площадь
- область трудно оперировать.
Лучевая терапия иногда используется после хирургического удаления, чтобы предотвратить рецидив рака. Это называется адъювантной лучевой терапией.
Электрохимиотерапия
Электрохимиотерапия - это возможное лечение немеланомного рака кожи, которое применяется, если:
- операция не подходит или оказалась не эффективна
- лучевая терапия и химиотерапия не помогли.
Процедура включает введение химиотерапевтического лекарственного препарата в опухоль или иногда непосредственно в вену (внутривенно). Затем короткие мощные импульсы электричества направляются на опухоль с помощью электродов. Электрические импульсы позволяют лекарству более эффективно проникать в опухолевые клетки и убивать их. Процедура обычно выполняется под общим наркозом. В зависимости от того, сколько опухолей необходимо лечить, она может занять до часа. Основным побочным эффектом является боль в месте использования электрода, которая может длиться несколько дней и требовать приема обезболивающих средств. Для появления результатов требуется около 6 недель, и обычно процедуру необходимо повторить.
Профилактика немеланомного рака кожи
Немеланомный рак кожи не всегда можно предотвратить, но пациент может снизить вероятность его развития, избегая чрезмерного воздействия ультрафиолета. Человек может защитить себя от ожогов, используя солнцезащитный крем с высоким фактором, разумно одеваясь и ограничивая количество времени, которое проводит на солнце в самое жаркое время дня. Также следует избегать чрезмерного употребления соляриев. Регулярная проверка кожи на наличие признаков рака может помочь поставить ранний диагноз и увеличить шансы на успешное лечение.
Список медицинской литературы:
- Айтанов З.Н., Филатова Е.Г., Киндалов В.М. Рак кожи в области рубцов трахеостомы у ребенка. // Журнал ушных, носовых, горловых болезней. 1976. -N.3. - С. 107.
- Астраханкина Т. А. Фотодинамическая терапия рака кожи: Дис.канд. мед. наук. М., 1995. - 117с.
- Барышев В.П. Опыт амбулаторной хирургии базальноклеточного рака кожи. // Лазерная медицина 2002. - Т.6. Вып.4. - С. 10-12.
- Курдина М.И., Денисов Л.Е., Виноградова Н.Н. Группы повышенного онкологического риска рака кожи. // Вопросы онкологии. 1994. - Т.40, N.4-5-6. - С.216-220.
- Молочков В.А., Снарская Е.С. К проблеме дифференциальной диагностики метатипического рака кожи. // Вестник РАМН. 1994. — N.4. -С. 50-52.
Актинические кератозы (солнечные кератозы) - это сухие чешуйчатые участки кожи, поврежденные солнцем. Эти очаги обычно не несут угрозы здоровью пациента, но есть небольшая вероятность, что они могут перерасти в рак кожи, поэтому человеку важно избегать дальнейшего повреждения кожи.
Дисфагия – это медицинский термин, означающий затруднение глотания. У некоторых пациентов с дисфагией возникают проблемы с глотанием определенных продуктов или жидкостей, в отдельных случаях функция глотания отсутствует полностью. По выраженности симптомов и сложности заболевания различают пять степеней дисфагии – от способности есть нормальную пищу до избирательной способности есть твердую, полужидкую и жидкую пищу и полной дисфагии. Патология является тревожным симптомом, особенно в пожилом возрасте, поэтому при появлении первых ее признаков следует обратиться к врачу и пройти необходимые диагностические процедуры.
В медицинских центрах СПб в арсенале у врачей есть несколько методов высокотехнологического обследования. Их принято разделять на инвазивные (с проникновением внутрь организма или подкожного покрова) и неинвазивные. КТ, МРТ, УЗИ, рентген относятся к основным неинвазивным видам диагностики. Однако принцип визуализации и физика процесса у каждого из этих способов сканирования разная, поэтому и зоны их приоритетного
 Служба бесплатной
Служба бесплатной