Синдром Марфана - это генетическое системное заболевание соединительной ткани, которая поддерживают структуру тела, внутренних органов и других тканей организма. Хотя синдром Марфанавстречается редко и затрагивает примерно 1 из 5000 человек, это одно из наиболее распространенных заболеваний соединительной ткани. Мужчины и женщины страдают этой патологией одинаково. Типичные характерные черты пациента с болезнью Марфана включают:
- высокий рост
- аномально длинные и тонкие конечности, пальцы рук и ног (арахнодактилия)
- пороки сердца
- вывих хрусталика, когда хрусталик глаза попадает в ненормальное для него положение.
Содержание
Причины синдрома Марфана
Синдром Марфана является наследственным заболеванием и передается детям от больных родителей. Синдром является аутосомно-доминантным, что означает, что ребенок может унаследовать его, даже если им болен только один из родителей - такой вариант встречается в 75% случаев заболевания. Таким образом, вероятность рождения больного ребенка у человека с синдромом Марфана составляет 50%. Причиной синдрома Марфана является дефект гена, который приводит к аномальному производству белка, называемого фибриллином. Дефицит фибриллина в свою очередь ведет к нарушению формирования волокнистых структур, потере прочности и упругости соединительной ткани, невозможности выдерживать физиологические нагрузки, за счет чего некоторые кости становятся длиннее нормы.
В оставшихся 25% случаев заболевания ни один из родителей не страдает синдромом Марфана. В этих случаях ген фибриллина впервые мутирует в яйцеклетке или сперматозоиде родителей и затем может быть передан ребенку, у которого впоследствии разовьется синдром.
Клинические симптомы синдрома Марфана
Синдром Марфана может поражать многие структуры тела, включая мышечно-скелетный аппарат, глаза, сердце и кровеносные сосуды. Выраженность симптомов варьируется в широких пределах. Некоторые люди испытывают несколько легких симптомов, тогда как другие - более серьезные, порой угрожающие жизни пациента. Течение синдрома Марфана имеет тенденцию к прогрессу симптомов с течением времени.
Больной с синдромом Марфана может иметь несколько отличительных физических характеристик:
- высокий рост
- худощавое телосложение; длинные тонкие руки, пальцы и ноги
- свободные и очень гибкие суставы
- маленькая нижняя челюсть
- высокое арочное нёбо
- глубоко посаженные глаза
- плоскостопие
- грудина необычной формы, которая либо выступает наружу, либо вдавлена внутрь
- скученные зубы.
У пациентов с синдромом Марфана часто развиваются проблемы с позвоночником, которые могут быть представлены в виде:
- сколиоза – аномальное искривление позвоночника в стороны. Искривление позвоночника может вызвать длительную боль в спине, а в тяжелых случаях - затруднить дыхание, поскольку позвоночник может давить на сердце и легкие. спондилолистеза, который обычно затрагивает нижнюю часть позвоночника и может вызывать боль и скованность в пояснице.
- дуральной эктазии или эктазии твердой мозговой оболочки – это состояние, при котором мозговая оболочка ослабляется. По мере того, как мембрана все больше расширяется, она может давить на позвонки в нижней части спины, что может вызвать: боль в спине, головную боль, онемение или боль в ногах.
Многие больные с синдромом Марфана имеют проблемы со зрением, самая частая из которых - вывих хрусталика. При данной патологии хрусталик глаза - прозрачная структура, которая находится за зрачком и фокусирует свет, попадает в аномальное положение. Вывих хрусталика поражает половину всех пациентов с болезнью Марфана. Другие возможные проблемы органов зрения при синдроме включают:
- миопию – близорукость
- глаукому - повышенное давление в глазном яблоке, которое при отсутствии лечения может вызвать необратимую потерю зрения;
- катаракту - когда в хрусталике глаза появляются мутные пятна, вызывающие нечеткость или затуманенное зрение;
- отслойку сетчатки - светочувствительный слой клеток на задней части глаза начинает отделяться от кровеносных сосудов, которые снабжают его кислородом и питательными веществами.
Синдром Марфана может поражать сердечно-сосудистую систему, которая состоит из сердца и кровеносных сосудов. Аорта - главная артерия человеческого тела, которая проходит от сердца вниз по центру груди и через брюшную полость. У людей с синдромом Марфана стенки аорты слабые, что может привести к увеличению аорты и ее локальному выпячиванию, известному как аневризма аорты. В тяжелых случаях аорта может расслоиться или разорваться в области аневризмы, что приведет к массивному внутреннему кровотечению со смертельным исходом.
В сердце человека есть 4 камеры, которые перекачивают кровь к остальным частям тела и от них. Чтобы контролировать поток крови через камеры сердца, у него есть 4 клапана:
- митральный клапан
- аортальный клапан
- трехстворчатый клапан
- клапан легочной артерии.
Эти клапаны действуют как односторонние ворота, позволяя крови течь в одном направлении. У некоторых пациентов с синдромом Марфана митральный или трехстворчатый клапан не закрываются должным образом, и кровь просачивается обратно через него. Аортальный клапан также может протекать, что приводит к постепенному увеличению основной насосной камеры сердца - левого желудочка.
Растяжки - это розовые, красные или белые полосы на коже. Они могут появиться, когда человек быстро набирает вес или худеет, когда наблюдается резкий скачок роста в детстве или во время беременности. У людей же с синдромом Марфана часто появляются растяжки, потому что ткань ослаблена, и кожа не так эластична, как должна быть. При синдроме Марфана растяжки чаще всего появляются на плечах, бедрах и нижней боковой части спины. Со временем они постепенно приобретут серебристый цвет, и их будет трудно заметить.
Диагностика синдрома Марфана
Диагностика синдрома Марфана может быть довольно сложным и длительным процессом, так как симптомы могут значительно варьироваться от человека к человеку. Поскольку клиника синдрома Марфана не всегда развивается в детстве, его можно не выявить вплоть до подросткового возраста. В 99% случаев для подтверждения диагноза синдрома Марфана можно использовать генетический тест, но это дорогостоящий метод, поскольку ген может мутировать более чем 3000 различными способами. В большинстве случаев диагноз синдрома Марфана основан на тщательном медицинском осмотре и подробной оценке медицинского и семейного анамнеза.
При первичном приеме генетик проведет медицинский осмотр, который должен включать:
- прослушивание тонов сердца
- проверку кожи на наличие растяжек;
- поиск любых физических признаков синдрома, таких как высокое нёбо, искривление позвоночника и длинные, тонкие руки и ноги.
Дифференциальную диагностику синдрома Марфана проводят с другими синдромами, влияющими на соединительную ткань организма, такими как синдром Элерса-Данлоса или синдром Билса.
Помимо медицинского осмотра, врач подробно изучит следующую информацию:
- история болезни, чтобы узнать, были ли у пациента в прошлом симптомы или заболевания, которые могут быть признаком синдрома Марфана;
- семейный анамнез - если у пациента есть близкий член семьи с синдромом Марфана, его шансы на наличие такового увеличиваются.
Синдром Марфана может быть особенно трудно диагностировать у детей младшего возраста. Это связано с тем, что большинство клинических признаков заболевания обычно не проявляются до более позднего детства и подросткового возраста. Если есть подозрение на синдром Марфана, за ребенком ведется тщательное наблюдение, чтобы любые развивающиеся симптомы можно было обнаружить и как можно скорее начать лечение.
Генетские критерии диагностики синдрома Марфана
Для выявления синдрома Марфана в медицинской практике используются критерии Гента - это диагностический контрольный список, который помогает врачам отличить синдром Марфана от других подобных синдромов. Критерии Гента состоят из основных и второстепенных критериев. Основными критериями являются особенности или симптомы, характерные для людей с синдромом Марфана, которые редко встречаются у людей, у которых он отсутствует. Второстепенные критерии - это особенности или симптомы, присутствующие у людей с синдромом Марфана, но также часто встречающиеся у людей, у которых он отсутствует. Диагноз синдрома Марфана ставится:
- если у пациента есть семейная история синдрома Марфана, ему необходимо иметь 1 из основных критериев и 1 из второстепенных.
- если у пациента нет семейного анамнеза синдрома Марфана, ему необходимо иметь 2 основных критерия и 1 второстепенный критерий.
Основные критерии:
- увеличенная аорта
- разрыв аорты
- вывих хрусталика глаза
- семейная история синдрома
- минимум 4 проблемы со скелетом, такие как плоскостопие или сколиоз
- дуральная эктазия.
Второстепенные критерии:
- близорукость (миопия)
- необъяснимые растяжки
- гиперподвижные суставы
- длинное худое лицо
- высокое арочное нёбо.
Дальнейшая диагностика синдрома Марфана может потребовать проведения дополнительных исследований, которые могут включать:
- осмотр глаз или консультация офтальмолога на предмет наличия вывиха хрусталика
- УЗИ сердца (ЭхоКГ)
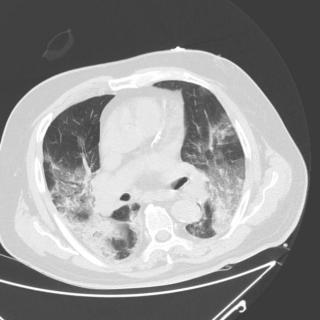
- КТ грудной клетки - метод визуализации, который использует высокоэнергетическое излучение для выявления аномалий в костях и внутренних органах (сердце и легкие);
- МРТ центральной нервной системы для обнаружения эктазии мозговой оболочки.
- генетическое тестирование. Хотя ген, вызывающий синдром Марфана, был идентифицирован, он может мутировать более чем 3000 различными способами. Генетический тест – это единственный достоверный метод, который способен обнаружить ошибку в гене, вызывающую синдром, у 99% пострадавших. Но тест дорогостоящий и занимает 3 месяца, поэтому используется он нечасто.
- пренатальное тестирование. У пациентов, страдающих синдромом Марфана, при планировании беременности есть возможность проверить своего будущего ребенка, чтобы выяснить, передастся ли ему заболевание. Для этого можно использовать 2 возможных теста: биопсию ворсин хориона или амниоцентез. Биопсия хориона - пренатальное тестирование на синдром Марфана, которое можно проводить примерно на 10–12 неделе беременности. Она включает в себя взятие небольшого образца клеток плаценты и проверку его на генетические условия. Амниоцентез также можно использовать для диагностики синдрома Марфана. Тест проводится на сроке от 16 до 18 недель беременности и включает взятие небольшого образца околоплодных вод для исследования. Хотя пренатальные тесты могут показать, есть ли у будущего ребенка дефектный ген, вызывающий синдром Марфана, они не дадут никаких указаний на то, насколько серьезными будут его симптомы. Как правило, ребенок пострадает в той же степени, что и другие члены его семьи, то есть выраженность синдрома Марфана у родителя является показателем того, насколько тяжелым он будет у ребенка. Хотя иногда за счет экспрессии генов тяжесть течения заболевания может варьироваться даже в пределах одной семьи.
- преимплантационная генетическая диагностика - это метод, при котором яйцеклетки и сперма собираются у родителей с синдромом Марфана, чтобы в лаборатории создать здоровые эмбрионы и имплантировать их в матку. Процесс занимает около 12 месяцев.


![]()

![]()

![]()

![]()

![]()

![]()
Лечение синдрома Марфана
Синдром Марфана невозможно вылечить, поэтому его терапия направлена на устранение симптомов и снижение риска осложнений. Поскольку синдром Марфана поражает несколько систем организма, больного, как правило, лечит команда разных специалистов:
- генетик - специалист по генетическим нарушениям;
- кардиолог - специалист по сердечным заболеваниям;
- офтальмолог - специалист по заболеваниям органов зрения;
- ортопед-травматолог - специализируется на лечении состояний, влияющих на мышцы, суставы и кости;
- педиатр - специалист по лечению младенцев и детей до 16 лет.
Проблемы со скелетом, развивающиеся в результате синдрома Марфана, иногда могут вызывать значительную боль и дискомфорт. Они также могут повлиять на внешность больного, что, по мнению некоторых людей, снижает их уверенность в себе и самооценку. Хорошая осанка, упражнения и использование опор для суставов, а также обезболивающие, такие как парацетамол и нестероидные противовоспалительные препараты, могут помочь пациенту справиться с данной проблемой.
Сколиоз. Лечение сколиоза будет зависеть от того, насколько сильно искривлен позвоночник у пациента. Если позвоночник слегка изогнут, потребуется только врачебное наблюдение для отслеживания динамики. В некоторых случаях, особенно у детей, которые все еще растут, может быть рекомендован бандаж. Ортез не вылечит сколиоз, но может предотвратить его ухудшение - обычно его необходимо носить в течение 23 часов в день и снимать только при приеме ванны, душа, плавании и контактных видах спорта. Если позвоночник изгибается на 40 градусов и более, обычно требуется операция по его выпрямлению. Для лечения сколиоза можно использовать ряд различных хирургических вмешательств. У маленьких детей (обычно в возрасте до 10 лет) вставляются растущие стержни, которые позволяют продолжать рост, частично исправляя искривление позвоночника. Подросткам и молодым людям может быть проведена операция, называемая сращением позвоночника, когда позвоночник выпрямляется с помощью металлических стержней, которые крепятся винтами, крючками и проволокой. Костные трансплантаты используются для фиксации позвоночника на месте. Хирургическое вмешательство для взрослых со сколиозом обычно рекомендуется только в том случае, если искривление очень сильное или сдавливает нервы в позвоночнике. Применяются 2 основных типа хирургии: декомпрессионная операция, при которой удаляется диск или кость, сдавливающая нерв, и операция по сращению позвоночника. Это серьезные операции, на полное восстановление которых может уйти год или больше.
Синдром Марфана иногда может влиять на естественное положение грудины: она может быть вогнутая, если прогибается внутрь, и выпуклая, если выдается наружу. В редких случаях грудь человека может быть сильно вогнутой и давить на легкие, нарушая дыхание. Обычно в такой ситуации требуется хирургическое вмешательство. Хирургия вогнутой грудной клетки включает поднятие грудины и ребер и фиксацию их на месте с помощью металлического стержня. Выпуклая грудина не должна вызывать никаких проблем со здоровьем и обычно не требует лечения. Но некоторые люди с выпуклой грудной клеткой выбирают лечение по косметическим причинам.
Физиотерапия при синдроме Марфана может помочь улучшить диапазон движений и укрепить мышечную поддержку скелетного аппарата. Если проблемы со скелетом мешают человеку передвигаться, она может помочь сделать движение более легким и комфортным. В физиотерапии используются физические методы, такие как лечебные упражнения, массаж.
Синдром Марфана может вызывать серьезные проблемы с сердцем, которые иногда могут быть фатальными. Поэтому пациентам с данным заболеванием очень важно регулярно проходить осмотры у кардиолога и ежегодную эхокардиограмму для контроля состояния работы сердца.
Пациентам с синдромом Марфана часто назначают лекарства из группы бета-блокаторов, чтобы предотвратить повреждение сердечной мышцы. Бета-адреноблокаторы используются для лечения высокого кровяного давления (гипертонии), помогают замедлить частоту сердечных сокращений и уменьшить силу сердцебиения, что, в свою очередь, помогает замедлить любое увеличение аорты. Если пациент не может принимать бета-адреноблокаторы, ему рекомендуют другие аналогичные препараты, такие как лозартан или ирбесартан.
Хирургическое лечение
Иногда пациентам с синдромом Марфана для лечения сердечно-сосудистых повреждений может потребоваться хирургическое вмешательство. Самый распространенный вид операций в данном случае - это операция по замене части расширенной аорты. Эту операцию необходимо проводить до того, как аорта станет слишком большой. Хирургическое вмешательство считается возможным, если диаметр ее составляет от 4,5 до 4,8 см. При большем расширении аорты риск ее разрыва во время операции слишком высок, поэтому хирургическое лечение не проводится.
Проблемы с глазами, вызванные синдромом Марфана, потенциально серьезные и иногда могут привести к необратимой потере зрения. Поэтому пациентам с данным диагнозом необходимо проходит ежегодную консультацию офтальмолога.
Если в результате синдрома Марфана у пациента развилась катаракта, ему может потребоваться операция по замене помутневшего хрусталика на искусственный. Операция по удалению катаракты обычно выполняется в виде замочной скважины через очень маленький разрез и под местной анестезией.
Больные с синдромом Марфана имеют более высокий риск развития глаукомы, то есть повышенного давления в глазном яблоке. Если глаукома вызвала потерю зрения, ее нельзя вылечить. Поэтому важно тщательно контролировать состояние глаз, чтобы обнаружить признаки как можно скорее и предотвратить их ухудшение. Варианты лечения глаукомы включают глазные капли, лазерное лечение или хирургическое вмешательство.
Образ жизни при синдроме Марфана
Обычно нет необходимости вносить существенные изменения в образ жизни при синдроме Марфана. Однако регулярные умеренные физические упражнения и здоровое сбалансированное питание помогут улучшить общее состояние здоровья. Пациентам с синдромом Марфана могут посоветовать избегать определенных видов спорта, таких как бег на длинные дистанции, тяжелая атлетика, гимнастика, альпинизм, подводное плавание с аквалангом. Эти виды занятий спортом могут сильно перегрузить сердце и вызвать нагрузку на суставы.

Список медицинской литературы:
- Белов Ю.В. Терапевтические аспекты ведения больных с сердечнососудистыми осложнениями синдрома Марфана. /Белов Ю.В., Богопольская О.М., Турьян А.Б. // Кардиология, сердечно-сосудистая хирургия. 2008; 4:34-38.
- Ватутин Н.Т., Склянная Е.В., Кетинг Е.В. Синдром Марфана. Кардиология 2006; 1: 92-98.
- Лисиченко О.В. Синдром Марфана. / Новосибирск, Наука, 1986. 163 с.
- Цукерман Г.И., Малашенков А.И., Гаприндашвили Т.Е., Мовсесян Р.А. Бабич А.С. Голосовская М.А., Литвинов А.П., Соболева Н.Н., Колесник Т.Ф. Хирургическое лечение аневризмы восходящей аорты при синдроме Марфана. Вестник хирургии. 1988; 7: 11-15.
- Яковлев В.М., Нечаева Г.И., Кардио-респираторные синдромы при дисплазии соединительной ткани. Омск. - 1994. - С.217.
Триггерный палец (альтернативное название щелкающий палец, стенозирующий теносиновит или стенозирующий теновагиноз) - это заболевание, которое поражает одно или несколько сухожилий руки, что затрудняет сгибание пальца. Если сухожилие опухает и воспаляется, оно может «зацепиться» за проходящий через него оболочку сухожилия, что может затруднить движение пальца и вызвать ощущение щелчка.
Молотковый палец - это деформация кончика пальца, из-за которой он сгибается внутрь к ладони. При таком состоянии пациент не сможете выпрямить фаланги пальца, потому что сухожилие, соединяющее мышцу с костью пальца, растянуто или разорвано. Такая патология - распространенная спортивная травма. Она может произойти после того, как человек за что-то зацепился пальцем.
Пневмония является серьезным инфекционно-вирусным заболеванием, которое поражает легкие. Вирусная пневмония является одним из типичных осложнений для коронавирусной инфекции 2019-nCoV (COVID-19). Поскольку некоторые виды вирусной пневмонии проходят бессимптомно, для
 Служба бесплатной
Служба бесплатной