Рак лёгких — это злокачественная опухоль, которая развивается из клеток эпителия бронхов, бронхиол или альвеол. Это одно из наиболее распространённых онкологических заболеваний, а также ведущая причина смертности среди всех видов рака у мужчин и женщин во всём мире. Рак лёгких характеризуется неконтролируемым ростом атипичных клеток, которые могут распространяться на другие органы (метастазировать). Основные методы диагностики при раке легких:
- Рентгенография органов грудной клетки выявляет очаговые затемнения в легочной ткани, деформацию корней легких и наличие признаков обструктивных процессов в бронхах, что позволяет заподозрить новообразование и оценить его влияние на структуру легких.
- Компьютерная томография грудной клетки демонстрирует размеры, форму и локализацию опухоли, а также наличие инфильтрации в окружающие ткани и плевру. Исследование позволяет оценить лимфатические узлы и выявить возможные метастазы, уточняя стадию рака.
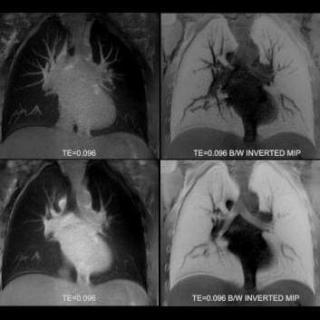
- Магнитно-резонансная томография помогает определить степень вовлечения средостения, сосудов и нервных структур в патологический процесс, визуализирует распространение опухоли на соседние ткани, что важно для планирования хирургического вмешательства.
- Бронхоскопия с биопсией используется для визуального осмотра слизистой оболочки бронхов, выявления изменений, характерных для опухолевого роста, и получения материала для гистологического исследования, что помогает подтвердить диагноз и определить гистологический тип рака.
- ПЭТ-КТ (позитронно-эмиссионная томография, совмещенная с КТ) выявляет метаболически активные участки, характерные для злокачественных новообразований, и позволяет определить наличие отдаленных метастазов и активность опухолевого процесса, что необходимо для оценки распространенности заболевания и выбора тактики лечения.
В большинстве случаев, КТ легких выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
- МРТ легких
- консультация онколога.
Причины легочного рака
Любой человек может заболеть раком легких, но 90 % случаев заболевания являются результатом курения. Мелкоклеточный рак легких почти всегда связан с интенсивным курением. Риск развития рака легких повышается при вдыхании вредных веществ, такие как: радон, асбест, мышьяк, кадмий, хром, никель, уран.
Типы легочного рака
Существует несколько различных типов рака легких. Большинство из них - это немелкоклеточный рак легких или мелкоклеточный рак легких. Однако у некоторых опухоли содержат оба типа клеток.
Немелкоклеточный рак легких
На его долю приходится от 80 до 85 % всех случаев заболевания. Существует несколько типов, большинство из них хорошо поддаются лечению, если их обнаружить на ранней стадии:
- сквамозно-клеточная карцинома легкого. Около 30 % всех случаев немелкоклеточного рака легких начинаются с клеток, выстилающих дыхательные пути. Это называется плоскоклеточной карциномой
- аденокарциномы. Этот тип обычно образуется во внешней части легкого
- аденокарцинома ин ситу. Этот редкий тип аденокарциномы начинается в воздушных мешочках в легких. Она не агрессивна и не требует немедленного лечения
- аденосквамозная карцинома. Этот рак развивается в смеси сквамозных клеток и клеток, вырабатывающих слизь
Крупноклеточная карцинома
Крупноклеточная карцинома - это быстрорастущая группа, которую нельзя отнести к другим типам рака:
- мелкоклеточный рак легких. 15-20 % случаев рака легких составляют мелкоклеточный тип. Он более агрессивен, хотя лучше реагирует на химиотерапию
- мезотелиома. Этот тип рака легких связан с воздействием асбеста. Он возникает, когда карциноидные опухоли зарождаются в гормон-продуцирующих клетках. Мезотелиома агрессивна и быстро растет. Она плохо поддается лечению
Факторы риска
Известно несколько факторов риска развития рака легких:
- курение: Курение - самый большой фактор риска развития рака легких. Сюда входят сигареты, сигары и трубки. Табачные изделия содержат тысячи токсичных веществ. Вероятность заболеть раком легких у курильщиков сигарет в 15-30 раз выше, чем у некурящих
- пассивное курение
- воздействие радона: Вдыхание радона является основной причиной рака легких у некурящих. Чтобы снизить риск, рекомендуется проверять свой дом на содержание радона
- воздействие асбеста, дизельных выхлопов и других токсичных веществ: вдыхание токсичных веществ увеличивает риск, особенно при многократном воздействии
- семейная история рака легких: наличие членов семьи с раком легких повышает риск развития рака легких
- личная история рака легких: вероятность заболеть раком легких выше, если в прошлом был рак легких
- предыдущая лучевая терапия грудной клетки: лучевая терапия может повысить риск развития рака легких
Диагностика легочного рака на МРТ и КТ
Диагностика рака легких начинается с физического осмотра. Онколог изучит историю болезни и все имеющиеся симптомы. Также понадобятся анализы для подтверждения диагноза. Они включают в себя:
- визуальные исследования: аномальные образования можно увидеть на МРТ легких с контрастом, КТ легких с контрастом и ПЭТ-КТ. Эти сканирования дают больше деталей о местоположении образования и выявляют более мелкие поражения соседних органов.
- цитология мокроты: если мокрота выделяется при кашле, микроскопическое исследование может выявить наличие раковых клеток
- бронхоскопия: Под действием седативных препаратов освещенная трубка вводится через горло в легкие, что позволяет более тщательно исследовать легочную ткань
- биопсия легких: процедура, при которой берется небольшой образец легочной ткани и затем исследуется под микроскопом. Биопсия позволяет определить, являются ли клетки опухоли злокачественными. Исследование может быть проведено одним из следующих методов:
- медиастиноскопия: При медиастиноскопии врач делает разрез у основания шеи. В него вводится осветительный прибор, и с помощью хирургических инструментов берутся образцы из лимфатических узлов. Обычно это делается в больнице под общей анестезией
- игольчатая биопсия легкого: при этой процедуре врач вводит иглу через грудную стенку в подозрительную ткань легкого. Игольчатая биопсия также может быть использована для проверки лимфатических узлов
Если результаты биопсии окажутся положительными в отношении рака, могут понадобиться дополнительные анализы, например, сканирование костей, чтобы определить, распространился ли рак, и определить его стадию.
Что покажет МСКТ при раке легких
КТ при раке легких выявляет следующие характерные признаки:
- Очаговые или инфильтративные образования в легочной ткани, визуализирующиеся как участки с неоднородной плотностью и неровными контурами, что указывает на наличие злокачественного новообразования и помогает определить его размеры и точное расположение.
- Признаки центрального роста опухоли, проявляющиеся в виде утолщения стенок бронхов, сужения или обструкции просвета бронхов, а также деформации их контуров, что свидетельствует о вовлечении бронхиального дерева в патологический процесс.
- Увеличение размеров и изменение плотности регионарных лимфатических узлов средостения, корней легких и парабронхиальной зоны, что указывает на наличие метастатического поражения и распространение опухоли за пределы легочной ткани.
- Признаки инвазии опухоли в плевру или грудную стенку, проявляющиеся утолщением и изменением структуры плевры, размытостью контуров плевральных листков, что может сопровождаться образованием плеврального выпота и увеличением плотности прилежащих тканей.
- Наличие отдаленных метастазов в костях, печени или надпочечниках, которые визуализируются как очаги с измененной плотностью или структуры, что свидетельствует о прогрессировании заболевания и системном распространении злокачественного процесса.
Что покажет МРТ при раке легких
МРТ при раке легких выявляет следующие характерные признаки:
- Изменение структуры опухолевого образования в легочной ткани, проявляющееся неоднородным гиперинтенсивным сигналом на Т2-взвешенных изображениях и изоинтенсивным или гипоинтенсивным сигналом на Т1-взвешенных изображениях, что указывает на наличие злокачественного новообразования и его некротические изменения.
- Инвазия опухоли в средостение, визуализирующаяся в виде утолщения и размытости контуров прилежащих структур, таких как перикард, крупные сосуды и трахея, что свидетельствует о распространении опухоли на смежные анатомические зоны и вовлечении жизненно важных органов.
- Сдавление или инфильтрация нервных стволов, включая возвратный и диафрагмальный нервы, что проявляется в виде утолщения или гиперинтенсивного сигнала нервных волокон на Т2-взвешенных изображениях и указывает на нарушение их функции, проявляющееся охриплостью голоса или параличом диафрагмы.
- Гематогенные метастазы в головной мозг, проявляющиеся как гиперинтенсивные очаги на Т2-взвешенных изображениях и изоинтенсивные или гипоинтенсивные на Т1-взвешенных изображениях, что свидетельствует о распространении рака за пределы легких и вовлечении центральной нервной системы.
- Наличие патологического выпота в плевральной полости, который визуализируется как гиперинтенсивный сигнал на Т2-взвешенных изображениях и указывает на сопутствующее воспаление, опухолевую инфильтрацию плевры или ее реакцию на инвазию злокачественного образования.
Дифференциальная диагностика стадии рака на МРТ и КТ
Данные компьютерной томографии позволяют лучше стадировать рак легкого. В зависимости от типа рака - мелкоклеточный рак легкого и немелкоклеточный рак легкого. Стадия с использованием ограниченного и обширного заболевания используются для описания мелкоклеточный рак легкого становится. Для немелкоклеточного рака онкологи более регулярно используют TNM систему. Система стадирования TNM означает опухоль, узел, метастаз.
- T описывает размер опухоли
- N описывает, есть ли раковые клетки в лимфатических узлах
- M описывает, распространился ли рак на другую часть тела.
- Ограниченное заболевание - в системе стадирования TNM ограниченное заболевание такое же, как любой T, любой N, M0.
- Обширное заболевание - распространенное заболевание - это то же самое, что любой T, любой N, M1a любой T, любой N, M1b любой T любой N, M1c
Стадия легочного рака помогает врачу решить, какое лечение следует применить.
Список медицинской литературы:
- Брюсов П.Г., Леонова В.В. Диморфный рак легкого. Компьютерная диагностика. // Вопросы онкологии. — 1997. — Т 43, №2, стр 205-207
- Вяльцев Н.В. Морфологические факторы прогноза крупноклеточного рака легкого./Факторы прогноза в онкологии./ М 1994, С. 140-147
- Галил-Оглы Г. А., Харченко Н.В., Гуревич T. А., Берщанская A.M. Бронхиолоальвеолярный рак легкого/ Архив патологии-1995.-№5.- С 64-70
- Парижский З.Н., Ермолова Т.П., Фейгин М.Н. Способ повышения точности и эффективности цитологической диагностики рака легкого с помощью преднизолоного теста./ Архив патологии—1993 №1 С81-82
- Самсонов В.А. Светлоклеточная опухоль легкого. — Архив патологии, 1991. №8 с. 54-55.
Можно ли сделать МРТ при клаустрофобии? Объективный ответ на этот вопрос - все зависит от степени клаустрофобии и желания пациента. В конечном счете у человека всегда есть возможность пройти МРТ под наркозом или седацией. Но это радикальный вариант решения проблемы боязни замкнутого пространства.
МРТ легких – это современный неинвазивный метод оценки состояния легочной ткани и бронхов, отличающийся своей комплексностью. Осуществляется данное обследование в ходе протокола обследования МРТ органов грудной клетки и средостения. Магнитно-резонансная томография легких позволяет изучить
МРТ с контрастным усилением входит в диагностический арсенал врачей с 1980-х годов. Первое сообщение об открытии явления магнитного резонанса произошло в сороковые годы прошлого века. Но до того, как впервые были получены изображения, основанные на ядерно-магнитном резонансе, прошло почти тридцать лет. Только в 1974 году был выдан первый патент на устройство и методику получения МРТ изображений.
 Служба бесплатной
Служба бесплатной