В большинстве случаев боль в шее не является серьезным заболеванием и может пройти в течение нескольких дней. Но в некоторых случаях боль может свидетельствовать о серьезной травме или заболевании, которое требует медицинского обследования и лечения.
Для диагностики боли в шее чаще всего применяются следующие исследования:
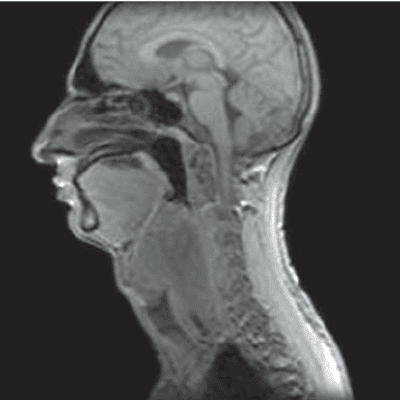
- Магнитно-резонансная томография (МРТ) шейного отдела позвоночника используется для детализированной визуализации мягких тканей, межпозвоночных дисков, нервных корешков и связок, что помогает выявить грыжи, протрузии и другие повреждения, вызывающие боль в шее.
- Компьютерная томография (КТ) шейного отдела применяется для оценки костных структур, таких как позвонки и суставы, и выявления переломов, смещений или дегенеративных изменений, например, остеоартрита.
- Рентгенография шейного отдела позвоночника проводится для выявления дегенеративных изменений костных структур, таких как спондилез, остеоартрит или переломы.
- Электромиография (ЭМГ) используется для оценки состояния нервной проводимости и выявления компрессии нервных корешков или повреждения нервов, вызывающего боль в шее.
- Ультразвуковое исследование (УЗИ) сосудов шеи (допплерография) применяется для оценки состояния кровообращения и выявления возможных нарушений кровотока в артериях, которые могут быть связаны с болью в шее.
В большинстве случаев, МРТ шейного отдела позвоночника выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
- УЗИ мягких тканей шеи
- МРТ мягких тканей шеи
- УЗИ щитовидной железы
- УЗИ лимфоузлов шеи
- консультация мануального терапевта, остеопата.
Причины шейной боли
Боль в области шеи или скованность могут возникать по разным причинам:
Мышечное перенапряжение и шейная боль
Перенапряжение шейных мышц может возникнуть в следствие следующих условий: плохая осанка, длительная работа за столом в одном положении, сон в неудобном положении, резкие движения головой.
Шейный спондилез и боли в шее
Шейный спондилез - это распространенное возрастное заболевание, поражающее суставы и диски шейного отдела позвоночника. Он также известен как шейный остеоартрит или артрит шеи. Заболевание развивается из-за износа хрящей и костей. Хотя в основном это результат возраста, он может быть вызван и другими факторами. Некоторые пациенты, страдающие заболеванием, никогда не испытывают симптомов. У других оно может вызывать хроническую сильную боль и скованность в шее.
У большинства пациентов с шейным спондилезом нет выраженных симптомов. Если признаки все же появляются, они варьируются от легких до тяжелых, и могут развиваться постепенно или возникать внезапно. Одним из распространенных симптомов является боль вокруг лопатки. Некоторые жалуются на боль вдоль руки и в пальцах. Боль в шее усиливается стоя, сидя, при чихании, в момент кашлянья, при наклоне шеи назад.
Другим распространенным симптомом является мышечная шейная слабость. При этом трудно поднять руки или крепко схватить предметы. К другим распространенным признакам относятся: скованность шеи, которая усиливается, головные боли, возникающие преимущественно в затылке, покалывание или онемение, которое в основном затрагивает плечи и руки. Симптомы, которые возникают реже, включают потерю равновесия и потерю контроля над мочевым пузырем или кишечником. Эти признаки требуют немедленной медицинской помощи.
Боль после травмы шеи
Шея особенно уязвима для травм, в частности при падениях, автомобильных авариях и занятиях спортом. Травма возникает в том случае, когда мышцы и связки шеи вынуждены двигаться за пределами своего нормального диапазона. При переломах шейных позвонков также может быть поврежден спинной мозг. Травма шеи от внезапного резкого движения головы обычно называется хлыстовой травмой.
Инфаркт и боль в области шеи
Боль в шее также может быть симптомом сердечного приступа, который часто сопровождается дополнительными симптомами, такими как: сбивчивое дыхание, потливость, тошнота, рвота, боль в руке или челюсти. При появлении данных симптомов рекомендуется незамедлительно обратиться за медицинской помощью, так как при отсутствии лечения сердечный приступ может привести к летальному исходу.
Менингит и шейная боль
Менингит — это воспаление тонкой ткани, окружающей головной и спинной мозг. У пациентов с менингитом могут наблюдаться: скованность мышц шеи, головная боль, тошнота, рвота, чувствительность к свету, жар. Менингит может привести к летальному исходу и требует неотложной медицинской помощи.
Защемление нерва и стреляющая боль в шее
Защемление нерва – это состояние сдавливание нерва. Окружающие ткани, сдавливающие нервные корешки, могут вызывать боль, онемение и покалывание в различных частях тела. Защемление корешков нерва шейного отдела может быть болезненным, обычно это состояние лечится отдыхом, безрецептурными лекарствами и физиотерапией. Большинство пациентов полностью выздоравливают после лечения.
Фибромускулярная дисплазия и боль в шее
Фибромускулярная дисплазия - это редкое заболевание, при котором у больных наблюдается аномальный рост клеток в стенках средних и крупных артерий. Из-за этого артерии с аномальным ростом могут выглядеть отчетливыми и узкими. Это приводит к заболеваниям артерий, включая аневризмы и рассечение. Симптомы фибромускулярной дисплазии включают боль в шее, изменения зрения, высокое кровяное давление, головокружение, "свистящий" звук или учащенное сердцебиение в ушах.
Рак головы и шеи и шейная боль
Существует множество областей, которые поражает рак в области шее и головы:
- рак гортани. Раковые клетки обнаруживаются в тканях нижней части глотки, за гортанью
- рак ротоглотки. Раковые клетки обнаруживаются в задней части средней части глотки
- рак слюнных желез. Раковые клетки обнаруживаются в слюнных железах. Эти железы находятся под языком, по бокам лица перед ушами и под челюстью. Также слюнные железы есть в различных частях верхнего отдела пищеварительного тракта
- рак гортани. Раковые клетки обнаруживаются в гортани. Большинство раковых клеток зарождаются на поверхности слизистой, что также известно как плоскоклеточный рак. Другие менее распространенные формы - рак слюнных желез или рак, возникающий из мышц, хрящей или других структурных тканей
- рак кожи. Раковые клетки находятся в тканях, образующихся на поверхности кожи
- меланома гшеи. Меланома - это рак, возникающий из меланоцитов - клеток, которые придают коже пигмент или цвет
- базальноклеточный рак шеи. Это тип немеланомной злокачественной опухоли, возникающей из аномальных базальноклеточных клеток кожи.
- сквамозно-клеточный рак головы и шеи. Это тип немеланомной злокачественной опухоли, вторая по распространенности форма рака кожи. Он более агрессивен и может потребовать обширного хирургического вмешательства в зависимости от местоположения и вовлечения нервов
- саркома шеи. Раковые клетки обнаруживаются в мягких тканях организма, включая мышцы, сухожилия, кровеносные или лимфатические сосуды, суставы и жир
Все эти виды рака могут давать стойкий поливой синдром в шейных тканях.
Другие причины болей в шее включают:
- ревматоидный артрит вызывает шейную боль, отек суставов и образование костных шпор. Костные шпоры могут существенно усилить боль в шее
- остеопороз ослабляет кости и может привести к небольшим переломам. Это состояние часто поражает руки и колени, но также может влиять и на шею
- фибромиалгия — это состояние, которое вызывает мышечную боль во всем теле, особенно в области шеи и плеч
- возрастные дегенеративные изменения. С возрастом шейные диски могут дегенерировать. Данное состояние известно, как спондилез или остеоартрит шеи, что увеличивает нагрузку на суставы
- грыжа межпозвоночных дисков шеи. Когда диск выпячивается из-за травмы или повреждения, это может увеличить давление на спинной мозг или нервные окончания. Это состояние называется грыжей шейного диска
- шейный стеноз возникает в том случае, когда позвоночный столб сужается и вызывает давление на спинной мозг или нервные окончания. Это может быть следствием длительного воспаления, вызванного артритом или другими состояниями.
В редких случаях скованность или боль в шее возникают из-за следующих причин:
- врожденные аномалии
- инфекции
- абсцессы
- опухоли спинного мозга
- рак позвоночника.
МРТ и УЗИ в диагностике шейной боли
Диагностикой шейной боли занимается врач невролог или вертебролог. Врач в ходе первичного приема проведет неврологический осмотр и соберет полную историю болезни. В дополнение к тщательному сбору анамнеза и физическому осмотру врачом пациенту также может быть назначен ряд визуализирующих и специализированных исследований для диагностирования первопричины боли в области шеи:
- анализ крови
- рентген шейного отдела
- компьютерная томография шейного отдела
- МРТ шейного отдела
- электромиография
- люмбальная (спинномозговая) пункция.
Если причина боли в шее кроется в органах, расположенных в области шее, потребуется консультация отоларинголога, эндокринолога и исследований с помощью:
- УЗИ мягких тканей шеи
- УЗИ лимфоузлов шеи
- УЗИ щитовидной железы
- МРТ мягких тканей шеи.
Список медицинской литературы:
- Жарков П. Л. Диагностика дистрофических поражений сухожилий мышц и связок / П.Л. Жарков, Б.Д. Юдин // Вестн. Рентгенол. 1990. — №1. — С.59-67.
- Исайкин Алексей Иванович Боль в Шее: Причины, Диагностика, Лечение // Неврология, нейропсихиатрия, психосоматика . 2011. №4. С.94-98.
- Кинзерский А.Ю. Ультразвуковая диагностика поясничного и шейного остеохондроза Текст.: Учеб.-метод. пособие для врачей курсантов / А.Ю. Кинзерский, Д.В. Медведев, В.А. Вдовиченко. Челябинск, 2000. -38
- Махаликов Р.А. Боль в шее // РМЖ. Неврология. Психиатрия. - 2007. - № 10. -С. 837-845.
- Медведев Д.В. Ультрасонография и магнитно-резонансная томография в диагностике остеохондроза шейного отдела позвоночника Текст.: Автореф. дисс. .канд. мед. наук // Д.В. Медведев, Челябинская гос. мед. академия. Челябинск, 2000. - 22с.
Магнитно-резонансная томография мягких тканей шеи – это узконаправленное обследование, нацеленное на исследование мышц и органов, которые находятся в шейной области. Это обследование не следует путать с МРТ шейного отдела позвоночника и МРТ сосудов шеи. Магнитно-резонансная томография
Можно ли сделать МРТ при клаустрофобии? Объективный ответ на этот вопрос - все зависит от степени клаустрофобии и желания пациента. В конечном счете у человека всегда есть возможность пройти МРТ под наркозом или седацией. Но это радикальный вариант решения проблемы боязни замкнутого пространства.
МРТ с контрастным усилением входит в диагностический арсенал врачей с 1980-х годов. Первое сообщение об открытии явления магнитного резонанса произошло в сороковые годы прошлого века. Но до того, как впервые были получены изображения, основанные на ядерно-магнитном резонансе, прошло почти тридцать лет. Только в 1974 году был выдан первый патент на устройство и методику получения МРТ изображений.
 Служба бесплатной
Служба бесплатной