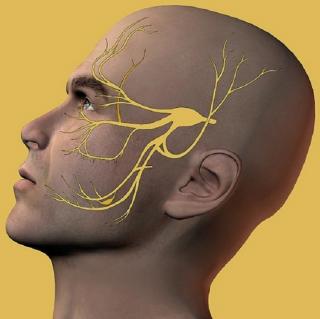
Невропатия тройничного нерва представляет собой состояние, при котором происходит повреждение или нарушение функции тройничного нерва. Тройничный нерв является одним из крупнейших нервов в голове, который отвечает за передачу чувствительных сигналов от лица к мозгу. Повреждение тройничного нерва может вызвать боли и онемение, в зависимости от того, какая часть нерва затронута.
Основные методы диагностики при невропатии тройничного нерва:
- Магнитно-резонансная томография (МРТ) применяется для оценки состояния тройничного нерва, выявления компрессии, воспалительных процессов, а также исключения объемных образований в области основания черепа.
- Компьютерная томография (КТ) используется для визуализации костных структур черепа, что помогает выявить возможные костные изменения или аномалии, оказывающие давление на тройничный нерв.
- Электронейрография (ЭНГ) применяется для оценки проводимости тройничного нерва, что позволяет выявить участки нарушения передачи импульсов и степень поражения нерва.
- Магнитно-резонансная ангиография (МРА) используется для оценки состояния сосудов, которые могут сдавливать корешки тройничного нерва, что помогает выявить нейроваскулярный конфликт.
- Ультразвуковое исследование (УЗИ) сосудов шеи применяется для исключения сосудистых патологий, которые могут оказывать влияние на кровоснабжение нервных структур.
- Тонкоигольная аспирационная биопсия, если подозревается инфильтративный процесс, проводится для оценки клеточного состава ткани и исключения злокачественных процессов.
- Электромиография (ЭМГ) применяется для оценки активности мышц, иннервируемых тройничным нервом, чтобы определить наличие компенсаторных изменений и снизить риск прогрессирования невропатии.
В большинстве случаев, МРТ черепно-мозговых нервов выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
Виды невропатии тройничного нерва
Основные виды невропатии тройничного нерва:
тройничная невралгия характеризуется резкими, стреляющими болями в лице. Боль обычно возникает в зоне ответственности одной или более ветвей тройничного нерва. Боли могут быть вызваны такими простыми действиями, как жевание или прикосновение к лицу;
периферическая невропатия тройничного нерва: вид невропатии, при котором повреждены малые периферические ветви тройничного нерва. Состояние может привести к хронической боли, гиперестезии (повышенной чувствительности) или анестезии (потере чувствительности) в определенной области лица;
постгерпетическая невропатия тройничного нерва: данное состояние может развиться после инфекции вирусом опоясывающего герпеса, который повреждает нервные клетки. Пациенты могут испытывать длительные периоды боли даже после того, как кожная сыпь исчезнет;
диабетическая невропатия тройничного нерва: длительный сахарный диабет может привести к повреждению различных нервов в теле, включая тройничный нерв. Симптомы могут включать боли, онемение и парестезии (чувство покалывания или жжения) в области лица.
Признаки невропатии тройничного нерва
Основные признаки невропатии тройничного нерва:
- резкая, стреляющая боль в лице или челюсти связана с тройничной невралгией;
- повышенная или сниженная чувствительность в области лица связана с периферической невропатией тройничного нерва;
- длительные периоды боли, онемение и парестезии в области лица.
Причины невропатии тройничного нерва
Основные причины невропатии тройничного нерва:
- нарушение кровоснабжения нерва: например, микрососудистые ишемические поражения при диабете или атеросклерозе;
- сжатие нерва: например, из-за опухоли, аневризмы или из-за нарушения позвоночника;
- вирусные инфекции: например, опоясывающий герпес может повредить тройничный нерв;
- травмы: физическое повреждение лица или головы с сопутствующим повреждением тройничного нерва.
Факторы риска невропатии тройничного нерва:
- возраст: тройничная невралгия и постгерпетическая невропатия чаще встречаются у пожилых пациентов;
- наличие сахарного диабета: у пациентов с сахарным диабетом риск развития диабетической невропатии тройничного нерва повышен;
- проведение стоматологических или хирургических процедур на лице: данные манипуляции могут повреждать тройничный нерв, вызывая невропатическую боль.
МРТ или УЗИ в диагностике невропатии тройничного нерва
Магнитно-резонансная томография нервов лица и ультразвуковое исследование (УЗИ) могут быть использованы для диагностики невропатии тройничного нерва, хотя МРТ обычно является предпочтительным методом.
Что хорошо покажет МРТ при невропатии тройничного нерва
- Объем и степень компрессии тройничного нерва в области его прохождения, что помогает оценить уровень механического давления.
- Глубина отека нервного корешка, визуализируя распространение воспалительного процесса в различных отделах нерва.
- Взаимодействие нервных структур с окружающими сосудами, оценивая характер и степень контакта, что позволяет выявить нейроваскулярный конфликт.
- Изменение плотности миелиновой оболочки нерва, оценивая её структурную целостность и степень демиелинизации.
- Глубина поражения нервной ткани в зоне его прохождения через узкие анатомические каналы, что помогает выявить критические точки компрессии.
Признаки невропатии тройничного нерва на МРТ включают в себя:
- атрофия (уменьшение размера) или гипертрофия (увеличение размера) нерва;
- обнаружение опухоли, сжимающей нерв: любые неоплазии или опухоли в области лица или головного мозга могут сжимать тройничный нерв, вызывая симптомы невропатии;
- сужение или компрессия тройничного нерва в области его выхода из ствола головного мозга, что может быть вызвано сосудистой петлёй или опухолевым процессом;
- отек нервного корешка, проявляющийся изменением интенсивности сигнала на Т2-взвешенных изображениях, что указывает на наличие воспалительного процесса;
- контакт между тройничным нервом и артериальной или венозной петлёй, который может вызвать нейроваскулярный конфликт и способствовать возникновению симптомов;
- изменение структуры миелиновой оболочки нерва, что проявляется как гипоинтенсивный или гиперинтенсивный сигнал в зависимости от степени поражения.
Оданко томография плохо визуализирует следующие аспекты патологии:
- Изменения на уровне микрососудов, которые могут быть причиной компрессии нерва, поскольку метод не всегда позволяет визуализировать микроциркуляторные нарушения.
- Изменения в составе миелиновой оболочки на клеточном уровне, если они не вызывают значительного изменения сигнала на изображении.
- Начальные стадии воспаления в мелких ветвях тройничного нерва, если они не сопровождаются видимыми изменениями в толщине или структуре.
- Изменения в тонких слоях окружающих мягких тканей, которые не вызывают заметного отека или деформации.
- Дегенеративные процессы в нервных волокнах, которые не сопровождаются изменением интенсивности сигнала или визуальной деформацией.
Что хорошо покажет УЗИ при невропатии тройничного нерва
- Степень утолщения тройничного нерва, что помогает оценить объем изменений в нерве и наличие воспалительного процесса.
- Размеры и характер деформации прилегающих мягких тканей, оценивая их отклонение в результате давления или воспаления.
- Объем окружающей отечной ткани, что позволяет выявить степень распространения воспалительного процесса.
- Степень изменения эхогенности нервной структуры, оценивая отклонения в плотности нервной ткани.
- Глубина и протяженность компрессии нерва в местах прохождения через узкие анатомические пространства.
Признаки невропатии тройничного нерва на УЗИ включают в себя:
- увеличение размера нерва или его ветвей может быть связано с воспалением или другими патологическими изменениями;
- утолщение тройничного нерва в области его выхода, что указывает на наличие воспалительного процесса или отека;
- наличие гиперэхогенных структур вокруг нерва может указывать на воспаление или склероз тканей вокруг нерва;
- нарушение эхогенности нервной ткани, проявляющееся неоднородностью сигнала, что свидетельствует о структурных изменениях в нерве;
- изменение эхоструктуры самого нерва;
- асимметрия нервных волокон по сравнению с противоположной стороной, что характерно для воспалительных или дегенеративных изменений;
- сдавление нервного корешка, видимое при исследовании, что может быть вызвано соседними структурами, включая сосуды или костные образования.
Оданко сонография плохо визуализирует следующие аспекты патологии:
- Изменения в структуре нервных волокон, так как УЗИ не позволяет визуализировать тканевые изменения на клеточном уровне.
- Изменения в миелиновой оболочке нерва, если отклонения не приводят к явной деформации или изменению эхогенности.
- Сосудистые изменения, которые могут вызывать компрессию нерва, так как метод не предназначен для детализированной оценки микроциркуляции.
- Глубина структурных изменений в нервах на уровне мельчайших ветвей, если изменения не вызывают явных отклонений в толщине или эхогенности.
- Начальные стадии воспалительных процессов в малых ветвях тройничного нерва, если они не сопровождаются значительным отеком или изменением окружающих тканей.
Список медицинской литературы:
- Гречко В.Е., Синева H.A. Диагностика и лечение двусторонних лицевых болей при поражении системы тройничного нерва. // Метод, рекомендации. М., 1982, с. 18.
- Карлов В.А., Савицкая О.Н., Вишнякова М.А. Невралгия тройничного нерва. М., 1980.
- Мегдятов Р.С. Невралгия тройничного нерва. М.: Медицина, 1999. - 144 с.
- Савицкая О.Н., Гладкова Э.П. Лечение невралгии тройничного нерва ветразином. Сов. мед.— 1972.— № 1.— С. 134—135.
- Степанченко A.B., Пузин М.Н. Основные принципы диагностики, обусловленные поражением сенсорного отдела тройничного нерва. Методическое пособие для преподавателей стоматологических факультетов медицинских институтов. М., 1990, с. 20
Нервный тик глаза - это распространенное явление, и оно очень редко является признаком чего-то серьезного. Очень часто это временное состояние из-за стресса, которое уходит само по себе после снижения нагрузки на нервную систему.
Магнитно-резонансная томография в клинической практике используется более 30 лет, и за этот срок апробации не было выявленного ни одного случая негативного воздействия МРТ на здоровье человека. Также, как и УЗИ, этот метод считается абсолютно безопасным, но для данного вида диагностики существует ряд абсолютных
Можно ли сделать МРТ при клаустрофобии? Объективный ответ на этот вопрос - все зависит от степени клаустрофобии и желания пациента. В конечном счете у человека всегда есть возможность пройти МРТ под наркозом или седацией. Но это радикальный вариант решения проблемы боязни замкнутого пространства.
МРТ с контрастным усилением входит в диагностический арсенал врачей с 1980-х годов. Первое сообщение об открытии явления магнитного резонанса произошло в сороковые годы прошлого века. Но до того, как впервые были получены изображения, основанные на ядерно-магнитном резонансе, прошло почти тридцать лет. Только в 1974 году был выдан первый патент на устройство и методику получения МРТ изображений.
 Служба бесплатной
Служба бесплатной