Фурункул — это наполненное гноем подкожное новообразование, вызванное бактериальной инфекцией, которое похоже на большой прыщ, но оно располагается намного глубже в тканях и может вызывать сильную боль. Иногда фурункулы исчезают сами по себе, не вызывая никаких проблем. Но для облегчения боли и предотвращения осложнений пациенту рекомендуется обратиться к врачу. УЗИ мягких тканей, МРТ мягких тканей, КТ мягких тканей являются аппаратными методами диагностики фурункула. Исходя из первичных симптомов, истории болезни, противопоказаний и диагностических целей, врач хирург назначает необходимые способы обследования. В большинстве случаев, УЗИ мягких тканей выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
- МРТ мягких тканей
- КТ мягких тканей.
Причины
Фурункул развивается, когда волосяной фолликул и окружающая ткань инфицируются. Волосяные фолликулы состоят из одного волоса, корня волос, сальной железы и небольшой мышцы. Воспаление волосяных фолликулов иногда также называют глубоким фолликулитом или перифолликулитом. Инфекция приводит к тому, что ткань кожи внутри фурункула отмирает с заполнением полого пространства гноем (абсцесс). Кожные абсцессы могут развиваться из-за фурункулов, а также из-за инфекций, занесенных при выполнении нестерильных инъекций. Несколько фурункулов могут слиться в один большой карбункул.
Фурункулы вызваны бактериальным воздействием, чаще всего из-за бактерии Staphylococcus aureus. У многих пациентов данные бактерии не вызывают проявлений. Зачастую их воздействие оказывается негативным для пациентов с ослабленной иммунной системой. По этой причине фурункулы чаще встречаются у пациентов с такими заболеваниями, как диабет, хронические инфекции или рак. Они также чаще встречаются у пациентов с экземой, конъюнктивитом или некоторыми видами аллергии и астмой.
Фурункулы развиваются в течение нескольких часов или дней. После истечения гноя фурункул заживает через несколько дней — либо самостоятельно, либо после лечения. После больших фурункулов может остаться шрам. В некоторых случаях фурункул проходит без истечения гноя.
Виды фурункулов
Фурункулы могут быть классифицированы по разным признакам, включая причину возникновения, местоположение, размер и тяжесть симптомов. В практике врачей чаще всего встречаются следующие типы:
- Поверхностные фурункулы: обычно возникают на поверхности кожи и вызывают меньше боли и дискомфорта, чем глубокие фурункулы.
- Глубокие фурункулы: развиваются внутри кожи, в мягких тканях и иногда могут проникать в глубокие слои кожи. Эти фурункулы обычно более болезненны и труднее лечатся.
- Карбункул: это объединение нескольких фурункулов в одной области, что может привести к более тяжелым симптомам и осложнениям.
- Хронические рецидивирующие фурункулы: появляются периодически на том же месте и могут быть связаны с нарушением иммунной системы.
- Множественные фурункулы: могут возникать на разных участках кожи одновременно.
- Коксигодиния: это фурункул, развивающийся в околокопчиковой области.
- Фурункулы в носу: часто возникают из-за инфекции стафилококками и могут привести к тяжелым симптомам, таким как головная боль и нарушение дыхания.
Признаки
Фурункулы теплые на ощупь и красные по цвету, надавливание на них вызывает сильную боль. Если развивается кластер фурункулов (карбункул), инфекция также может вызвать лихорадку с сопутствующими симптомами. Фурункулы в основном развиваются на лице и шее, включая заднюю часть шеи. Но иногда они также развиваются в подмышках, паху, области половых органов, на спине или бедрах.
Осложнения
При повреждении фурункула бактерии могут распространяться в организме по кровеносным или лимфатическим сосудам. Красная полоса от фурункула означает то, что инфекция движется вдоль лимфатического сосуда (лимфанит). Лимфатические узлы в пораженной области также могут воспалиться (лимфаденит).
Иногда пациенты подозревают, что красная полоса, вызванная лимфангитом, является признаком сепсиса. Но это очень редкое, серьезное осложнение развивается только в том случае, если в кровь попадает большое количество бактерий, которые затем быстро распространяются по всему телу.
Повреждение фурункулов в области губ или носа несет риск попадания бактерий в мозг, где они могут привести к менингиту или развитию тромбов в крупных кровеносных сосудах.
У пациентов с ослабленной иммунной системой, фурункулы могут рецидивировать и развиваться в нескольких местах одновременно. Данное состояние называется фурункулезом.
Если несколько фурункулов развиваются в соседних волосяных фолликулах и дренируются в общую подкожную область, то проявление называется карбункулезом. Карбункулы часто встречаются в задней части шеи и сильнее углубляются в ткань.
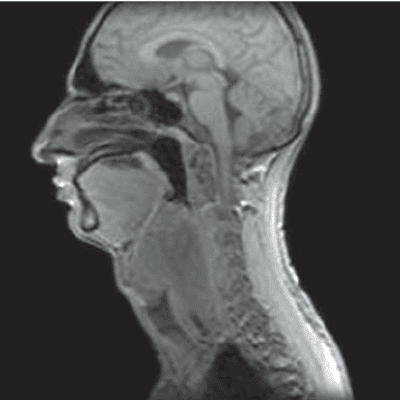
УЗИ, МРТ и КТ в диагностике фурункула
Хирург обычно распознают фурункулы на основе их типичного внешнего вида и описания симптомов. Дальнейшие диагностические процедуры, такие как анализы крови или гноя, необходимы только в том случае, если фурункулы рецидивируют или развиваются в нескольких местах одновременно. Гной исследуется в лаборатории, чтобы точно выяснить, какие именно бактерии вызывают инфекцию. Анализы крови помогают выяснить, распространилась ли инфекция и присутствуют ли у пациента какие-либо другие заболевания, которые могут увеличить риск возникновения бактериальных инфекций.
Что хорошо покажет УЗИ при фурункуле
УЗИ мягких тканей может быть назначено при фурункуле для оценки степени поражения мягких тканей и возможного распространения инфекции на соседние ткани и органы. УЗИ позволяет получить детальную картину мягких тканей, оценить наличие инфильтратов, опухолей, абсцессов и других изменений, которые могут сопровождать фурункул. Также УЗИ может помочь в определении степени воспаления и наличия жидкости в тканях. Дополнительно, обследование может быть использовано для контроля динамики заживления фурункула и оценки эффективности лечения. На УЗИ мягких тканей при фурункуле можно обнаружить следующие признаки:
- Гипоэхогенная область с гиперэхогенным краем, что указывает на наличие воспаления и инфильтрата в тканях.
- Расширение сосудов в области фурункула, что может свидетельствовать о гиперемии и наличии воспалительного процесса.
- Наличие жидкости в тканях вокруг фурункула, что может свидетельствовать о наличии абсцесса или других осложнений.
- Отек мягких тканей в области фурункула, что может указывать на наличие воспаления и инфильтрата.
УЗИ мягких тканей может быть полезным методом для диагностики фурункула, особенно в ранней стадии заболевания. Однако, стоит отметить, что УЗИ не всегда способно обнаружить все осложнения фурункула, такие как флегмону или распространение инфекции на более глубокие слои тканей, поэтому в некоторых случаях может потребоваться дополнительная диагностика, например, с помощью МРТ или КТ мягких тканей. МРТ и КТ могут предоставить более подробную информацию о структуре и состоянии мягких тканей, чем ультразвуковое исследование. Они могут помочь хирургу определить степень воспаления и наличие жидкости в тканях, что может быть важно при выборе оптимального лечения.
Что хорошо покажет МРТ при фурункуле
- Глубина и объем гнойно-некротического очага в мягких тканях, что позволяет точно определить степень распространенности воспалительного процесса и его влияние на дермальные и подкожные структуры.
- Толщина и плотность воспалительного инфильтрата в окружающих тканях, что помогает оценить интенсивность воспаления и выявить зону наибольшего скопления экссудата в ответ на инфекцию.
- Границы и объем отека в соседних мягких тканях и мышцах, что позволяет визуализировать степень вовлечения околофурункулезных структур и оценить вероятность распространения воспалительного процесса на глубжележащие слои.
- Степень распространения воспалительного процесса в межфасциальных пространствах, что помогает оценить вовлеченность фасций и их перегородок, а также определить риск развития флегмоны или абсцессов.
- Изменения толщины и структуры регионарных лимфатических узлов, что позволяет оценить степень реактивного лимфаденита, сопровождающего воспаление, и выявить динамику их вовлечения при прогрессировании процесса.
На томограммах можно обнаружить следующие признаки:
- Гиперинтенсивная область на МРТ, соответствующая фурункулу.
- Расширение сосудов вокруг фурункула, что свидетельствует о наличии воспалительного процесса.
- Наличие воспалительного инфильтрата в мягких тканях вокруг фурункула.
- Расширение кожного покрова в области фурункула.
- Наличие абсцесса или других осложнений, таких как флегмону, на тамограммах может проявляться в виде гиперинтенсивной области с гиперэхогенным краем, а также в виде увеличенных лимфатических узлов вокруг фурункула.
Оданко томография плохо визуализирует следующие аспекты патологии:
- Изменения минеральной плотности костных структур, что ограничивает возможность диагностики изменений в костной ткани при распространении воспаления на костные элементы.
- Изменения в состоянии мелких поверхностных вен и капилляров, что затрудняет определение микроциркуляторных нарушений и степень сосудистой реакции в зоне острого гнойного воспаления.
- Толщина и архитектоника дермальных слоев, что ограничивает возможность выявления мелких очагов некроза и их влияния на прогрессирование воспалительного процесса.
- Положение и структура мелких внутридермальных кальцификатов, что затрудняет точную оценку наличия участков кальцификации в местах хронического воспаления или повторных нагноений.
- Детализация изменений в эпидермальном слое, что ограничивает возможность визуализации поверхностных слоев кожи и выявление микроповреждений или участков десквамации.
Что хорошо покажет МСКТ при фурункуле
- Толщина и целостность кортикального слоя костей вблизи воспалительного очага, что позволяет оценить наличие субпериостального воспаления, деструктивных изменений или признаков начального остеомиелита.
- Размер и плотность гнойной полости, что помогает точно определить ее объем и границы, а также оценить наличие мелких некротических масс и их распределение внутри воспалительного образования.
- Изменение плотности мягких тканей вокруг фурункула, что помогает оценить степень выраженности воспалительного инфильтрата и выявить участки локального уплотнения или разрежения тканей.
- Пространственные соотношения гнойного очага с окружающими структурами, что позволяет визуализировать распространение воспалительного процесса на глубжележащие ткани и его возможное влияние на суставные или костные элементы.
- Размер и конфигурация плотного фиброзного ободка вокруг воспалительного очага, что помогает оценить интенсивность локального склерозирования и степень ограничения распространения инфекции на соседние ткани.
Сканирование выявляет следующие характерные признаки:
- Гиподенсивное образование с нечеткими контурами в дермальном и подкожном слоях, что указывает на наличие гнойного очага, содержащего некротические массы и экссудат, характерное для острого гнойно-воспалительного процесса.
- Нарушение плотности мягких тканей в зоне фурункула, что проявляется участками пониженной плотности (10-30 HU), свидетельствующими о наличии отека и воспалительного инфильтрата в окружающих тканях.
- Плотный гиперденсивный ободок вокруг воспалительного очага, что указывает на реактивное склерозирование и фиброз тканей в ответ на воспаление, а также свидетельствует о локальном ограничении инфекционного процесса.
- Наличие участков кальцификации в зоне хронического воспаления, что визуализируется как гиперденсивные включения и указывает на наличие затянувшегося процесса с возможным формированием кальцифицированного стержня в структуре фурункула.
- Повышенная плотность прилежащих лимфатических узлов, что проявляется увеличением их размера и плотности (более 40 HU) и свидетельствует о реактивном лимфадените, характерном для распространенного инфекционного процесса с вовлечением регионарных лимфоузлов.
Оданко МСКТ плохо визуализирует следующие аспекты патологии:
- Глубина и распространение воспалительного отека в мягких тканях, что ограничивает точную визуализацию воспалительных изменений в подкожно-жировом слое и их влияние на окружающие структуры.
- Толщина и архитектоника связок и сухожилий вблизи фурункула, что затрудняет диагностику микротравм и оценку степени вовлечения сухожильно-связочного аппарата в воспалительный процесс.
- Изменения в составе внутридермальной ткани, что снижает возможность оценки структуры кожи и её слоев, а также диагностики мелких очагов некротических изменений в зоне поверхностного воспаления.
- Структурные изменения и объем внутрисуставной жидкости при расположении фурункула вблизи суставов, что ограничивает возможность визуализации синовиальных оболочек и выявления мелких выпотов.
- Изменения микроциркуляции и сосудистых реакций в зоне воспаления, что затрудняет диагностику микроциркуляторных нарушений и определение степени вовлечения сосудистых структур в воспалительный процесс.
Список медицинской литературы:
- Алексеев Г.К. Проблемы совершенствования антибактериальной терапии // Клиническая медицина. 1999.-№3.- С.4-8.
- Алифмов Н.А. Гнойничковые заболевания кожи. Пермь.-1957.-37с.
- Балин В.Н. Ультразвуковая диагностика при лечение гнойно-воспалительных заболеваний и осложнений ран челюстно-лицевой области // Стоматология. 1985.-Т. 64, № 6.-С.52-56.
- Вернадский Ю.И. Травматология и восстановительная хирургия челюстно-лицевой области // Киев: «Вища школа», 1985. - 391с.
- Борзов М.В. Диагностика гнойничковые заболевания кожи. Кишинев: Госиздат MCCP, 1953.-С.148.
Магнитно-резонансная томография мягких тканей шеи – это узконаправленное обследование, нацеленное на исследование мышц и органов, которые находятся в шейной области. Это обследование не следует путать с МРТ шейного отдела позвоночника и МРТ сосудов шеи. Магнитно-резонансная томография
Магнитно-резонансная томография в клинической практике используется более 30 лет, и за этот срок апробации не было выявленного ни одного случая негативного воздействия МРТ на здоровье человека. Также, как и УЗИ, этот метод считается абсолютно безопасным, но для данного вида диагностики существует ряд абсолютных
Можно ли сделать МРТ при клаустрофобии? Объективный ответ на этот вопрос - все зависит от степени клаустрофобии и желания пациента. В конечном счете у человека всегда есть возможность пройти МРТ под наркозом или седацией. Но это радикальный вариант решения проблемы боязни замкнутого пространства.
МРТ с контрастным усилением входит в диагностический арсенал врачей с 1980-х годов. Первое сообщение об открытии явления магнитного резонанса произошло в сороковые годы прошлого века. Но до того, как впервые были получены изображения, основанные на ядерно-магнитном резонансе, прошло почти тридцать лет. Только в 1974 году был выдан первый патент на устройство и методику получения МРТ изображений.
 Служба бесплатной
Служба бесплатной