Гломерулонефрит - это группа заболеваний, для которых характерно поражение гломерул. Другие названия патологии - нефротический синдром. Основные методы диагностики при гломерулонефрите почек:
- Клинический анализ мочи используется для оценки изменений в мочевом осадке, выявления протеинурии, гематурии и цилиндрурии, что позволяет судить о наличии воспалительного процесса в клубочках и определении степени поражения почечной ткани.
- Анализ мочи по Нечипоренко используется для количественной оценки уровня эритроцитов, лейкоцитов и цилиндров, что помогает выявить скрытые воспалительные изменения и определить активность патологического процесса в клубочковом аппарате почек.
- Биохимический анализ крови проводится для определения уровня креатинина, мочевины, альбумина и электролитов, что помогает оценить функциональное состояние почек, степень почечной недостаточности, а также выявить гипоальбуминемию и изменения в азотистом обмене.
- Ультразвуковое исследование почек применяется для визуализации структурных изменений, таких как увеличение размеров почек, диффузные изменения в паренхиме и признаки отека. УЗИ помогает оценить общую структуру почек и выявить патологические изменения, характерные для воспаления.
- Компьютерная томография используется для более детальной оценки структуры почек и определения степени отека, наличия очагов воспаления или фиброза в почечной ткани. Метод также помогает выявить изменения в сосудистом русле почек и определить их влияние на кровоснабжение органа.
- Магнитно-резонансная томография применяется для оценки мягкотканных структур почек, выявления участков воспаления, отека и фиброзных изменений, а также для визуализации сосудов и выявления нарушений кровоснабжения. МРТ помогает оценить степень воспалительного процесса и выявить возможные осложнения.
- Биопсия почек проводится для морфологического исследования тканей почек, что позволяет определить тип гломерулонефрита, степень поражения клубочков и наличие фиброзных изменений. Метод помогает установить окончательный диагноз, оценить прогноз и выбрать тактику лечения.
В большинстве случаев, УЗИ почек выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
Типы гломерулонефрита
Существует 2 типа гломерулонефрита - острая и хроническая формы. Острая форма гломерулонефрита развивается внезапно. Причиной часто является инфекции в горле или на коже, но иногда гломерулонефрит может возникнуть сам по себе. Ранними симптомами заболевания острой формы являются:
- отек лица по утрам
- кровь в моче – гематурия
- коричневая моча
- мочеиспускание реже, чем обычно.
У пациента также может быть одышка и кашель из-за избытка жидкости в легких и высокое артериальное давление. Если есть один или все эти признаки, следует обратиться к врачу.
Хроническая форма гломерулонефрита может развиваться без симптомов в течение нескольких лет. Часто она приводит к полной почечной недостаточности. Ранние признаки хронической формы могут включать:
- кровь или белок в моче (гематурия, протеинурия)
- высокое артериальное давление
- отек лодыжек или лица
- частое ночное мочеиспускание
- пенистая моча.
Симптомы почечной недостаточности включают:
- отсутствие аппетита
- тошнота
- рвота
- слабость
- трудности со сном
- сухость и зуд кожи
- ночные мышечные судороги.
Причины
Что вызывает гломерулонефрит в острой форме
Обострение может быть вызвано инфекциями, например, ангиной. Оно также может быть вызвано другими заболеваниями, включая волчанку, синдром Гудпасчера, болезнь Вегенера и каузальный полиартериит. Ранняя диагностика и своевременное лечение важны для предотвращения почечной недостаточности.
Что вызывает хронический гломерулонефрит
Этот тип гломерулонефрита часто возникает у молодых пациентов, у которых также может наблюдаться потеря слуха и зрения. Некоторые формы вызваны изменениями в иммунной системе. Иногда болезнь передается по наследству. Однако во многих случаях причина неизвестна.
Соблюдение правил гигиены, культуры интимных отношений и ведение здорового образа жизни помогают предотвратить вирусные инфекции, такие как ВИЧ и гепатит, которые могут привести к этому заболеванию. При хроническом типе гломерулонефрита очень важно контролировать артериальное давление во избежание развития осложнений.
Последствия
Гломерулонефрит - это воспалительное заболевание почек, которое может привести к различным осложнениям, включая:
Повреждение почечных тканей: при гломерулонефрите иммунные клетки и белки, которые обычно защищают организм от инфекций, атакуют почечные ткани. Это может привести к повреждению гломерулов (структурных единиц почек), что может привести к ухудшению их функции.
Острая почечная недостаточность: если гломерулонефрит не лечится своевременно, он может привести к острой почечной недостаточности, когда почки перестают правильно функционировать, что может привести к задержке жидкости и отходов в организме, вызывая отеки, снижение уровня сознания и другие серьезные осложнения.
Хроническая почечная недостаточность: повреждение почечных тканей при гломерулонефрите может привести к постоянному снижению их функции, что может привести к развитию хронической почечной недостаточности, что может привести к необратимым изменениям в организме, таким как анемия, остеопороз и повышенный риск сердечно-сосудистых заболеваний.
Артериальная гипертензия: гломерулонефрит может привести к повреждению почечных сосудов, что может вызвать повышение артериального давления, что может увеличить риск сердечно-сосудистых заболеваний и других осложнений.
Развитие инфекций мочевыводящей системы: гломерулонефрит может ухудшить функцию почек, что может привести к задержке жидкости и микроорганизмов в организме, что может повысить риск развития инфекций мочевыводящей системы.
Все эти осложнения гломерулонефрита могут привести к серьезным последствиям для здоровья, поэтому важно своевременно обращаться к нефрологу и проводить диагностику и лечение.
УЗИ, МРТ и КТ в диагностике гломерулонефрита почек
Для постановки диагноза гломерулонефрита почек нефролог назначит лабораторные исследования. Обнаружение белка и клеток крови в моче – признак патологии. Анализы крови позволяют определить тип заболевания и степень повреждения почек. По результатам первичных анализов могут назначить сделать:
- УЗИ почек
- МРТ почек
- КТ почек.
В некоторых случаях может потребоваться биопсия почки. При этом исследовании небольшая часть почки удаляется и исследуется под микроскопом.
Что покажет УЗИ при гломерулонефрите почек
Ультразвуковое исследование почек может быть назначено при гломерулонефрите почек для оценки состояния почек и выявления возможных изменений в их структуре и функции. УЗИ может помочь определить размеры почек, наличие кист, опухолей, камней или других изменений в их структуре, которые могут привести к нарушению функции почек. Также УЗИ может помочь определить наличие застойной мочи в почках, что является частым осложнением при гломерулонефрите.
УЗИ при гломерулонефрите почек выявляет следующие характерные признаки:
- Диффузное увеличение размеров почек, что проявляется увеличением длины и толщины органа, указывая на отек паренхимы в ответ на воспалительный процесс, характерный для острого течения гломерулонефрита.
- Повышенная эхогенность паренхимы почек, что свидетельствует о воспалительных изменениях и нарушении нормальной структуры тканей, проявляясь как равномерное повышение эхогенности коркового и мозгового слоев.
- Снижение дифференциации кортико-медуллярной границы, что проявляется размытыми контурами между корковым и мозговым слоями, указывая на нарушение архитектоники тканей почек и характерно для отека и инфильтрации при воспалении.
- Утолщение паренхимы почек, что визуализируется как увеличение толщины коркового слоя, свидетельствуя о наличии воспалительного отека и пролиферации клеток в ответ на повреждение клубочков и развитие хронического воспаления.
- Мелкие гипоэхогенные включения в корковом слое, что может указывать на наличие микроскопических участков некроза или скопления воспалительного инфильтрата в результате выраженного воспалительного процесса в почечной ткани.
Однако стоит отметить, что УЗИ не может дать полную картину о состоянии почек и их функции. Для более точной диагностики и оценки функции почек могут потребоваться данные МРТ и КТ почек.
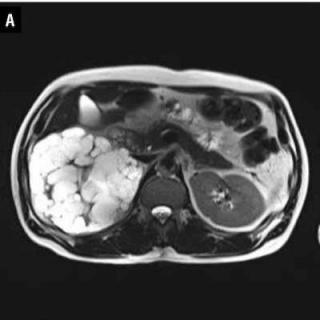
Что покажет КТ при гломерулонефрите почек
КТ почек позволяет получить более детальное изображение почек, чем ультразвуковое исследование. КТ может использоваться для оценки размеров почек, а также для обнаружения камней, кист и опухолей, которые могут нарушать функцию почек. КТ может использоваться для оценки состояния окружающих тканей, таких как лимфатические узлы и брюшная полость, Что может быть особенно важно в случаях, когда гломерулонефрит вызван инфекционным агентом, так как инфекция может распространяться на другие части тела. Однако стоит отметить, что компьютерная томография - это метод с использованием рентгеновского излучения, и может иметь определенные риски для здоровья. Поэтому решение о назначении КТ должно быть принято врачом на основе индивидуальных особенностей и состояния пациента, и должно быть осуществлено только в тех случаях, когда преимущества диагностики превышают риски.
КТ при гломерулонефрите почек выявляет следующие характерные признаки:
- Увеличение размеров почек и утолщение паренхимы, что проявляется увеличением общей площади и объема почек, указывая на наличие воспалительного отека и активного воспалительного процесса в корковом и мозговом слоях.
- Снижение плотности коркового слоя на нативных изображениях (менее 30-35 HU), что свидетельствует о дистрофических изменениях и нарушении нормальной структуры клубочкового аппарата, характерном для острых воспалительных процессов.
- Изменение кортико-медуллярной дифференциации, что проявляется размытостью границы между корковым и мозговым веществом почек, указывая на нарушение нормальной архитектоники тканей вследствие воспалительной инфильтрации и отека.
- Гиподенсивные участки в паренхиме, что указывает на наличие локальных зон воспаления или некроза, сопровождающихся снижением плотности тканей, и является характерным признаком активного воспалительного процесса.
- Отсутствие контрастирования в участках склероза или фиброзных изменений, что проявляется как гиподенсивные зоны на контрастных изображениях и свидетельствует о длительно текущем воспалительном процессе, приводящем к утрате функциональной активности и нарушению кровоснабжения почечной ткани.
Что покажет МРТ при гломерулонефрите почек
Магнитно-резонансная томография может использоваться для дополнительной диагностики гломерулонефрита почек и оценки состояния почек и окружающих тканей. МРТ позволяет получить более детальное изображение почек, чем ультразвуковое исследование или компьютерная томография. МРТ может использоваться для оценки размеров почек, а также для обнаружения камней, кист и опухолей, которые могут нарушать функцию почек. На МРТ снимках признаки гломерулонефрита почек могут включать:
- Увеличение размеров почек - это может быть связано с отеком и воспалением тканей.
- Повреждение гломерул - это может проявляться в виде сужения или расширения гломерул.
- Наличие опухолей или кист - эти образования могут быть связаны с гломерулонефритом и могут ухудшать функцию почек.
- Отек и инфильтрация тканей - это может быть связано с воспалением и нарушением кровотока в почках.
- Наличие камней - камни в почках могут ухудшить функцию почек и вызвать воспаление.
- Изменения в структуре тканей - гломерулонефрит может приводить к изменениям в структуре почечных тканей, которые могут быть видны на МРТ снимках.
- Гиперинтенсивный сигнал на T2-взвешенных изображениях в корковом и мозговом слоях почек, что свидетельствует о наличии отека и воспалительной инфильтрации тканей, сопровождающейся нарушением нормальной структуры почечной паренхимы.
- Снижение интенсивности сигнала на T1-взвешенных изображениях, что указывает на снижение плотности тканей вследствие воспалительного процесса и дистрофических изменений в клубочках, характерных для острого или хронического гломерулонефрита.
- Неоднородный сигнал в кортико-медуллярной зоне, что проявляется размытостью границ между корковым и мозговым слоями почек, указывая на нарушение нормальной архитектоники почечной ткани и реактивные изменения в ответ на воспаление.
- Увеличение толщины коркового слоя, что визуализируется как утолщение коркового вещества почек, указывая на наличие воспалительного отека и пролиферативных процессов в почечной ткани.
- Гипоинтенсивные участки в корковом и мозговом слоях почек, что свидетельствует о наличии зон фиброза и склеротических изменений, возникающих при длительном течении гломерулонефрита и приводящих к утрате функциональной активности тканей.
Список медицинской литературы:
- Батюшин М.М. Нефрология: основы доказательной терапии. Ростов н/Д: «Феникс», 2005. - 348 с.
- Ермаков Ю.А., Вишняков Н.И., Ковальский Г.Б. Хроническая почечная недостаточность у нефрологических больных в Санкт-Петербурге по данным патологоанатомических исследований за 19932003 годы // Нефрология. 2005. - №9 (2). - с. 78 - 82.
- Зубарев А.В., Гажонова В.Е. Диагностический ультразвук. Уронефроло-гия. М.: ООО «Фирма Стром», 2002. 248 с.
- Игнатенко Г.А., Мухин И.В., Пилипенко В.В. Суточная вариабельность артериального давления у больных хроническим гломерулонефритом // Нефрология. — 2003. Т.7, №2.- с. 50 — 54.
- Лелюк В.Г., Лелюк С.Э. Ультразвуковая ангиология. М.: Реальное Время, 1999.-288 с.
Магнитно-резонансная томография в клинической практике используется более 30 лет, и за этот срок апробации не было выявленного ни одного случая негативного воздействия МРТ на здоровье человека. Также, как и УЗИ, этот метод считается абсолютно безопасным, но для данного вида диагностики существует ряд абсолютных
Можно ли сделать МРТ при клаустрофобии? Объективный ответ на этот вопрос - все зависит от степени клаустрофобии и желания пациента. В конечном счете у человека всегда есть возможность пройти МРТ под наркозом или седацией. Но это радикальный вариант решения проблемы боязни замкнутого пространства.
МРТ почек и надпочечников относится к неинвазивным методам диагностики органов забрюшинного пространства. Магнитно-резонансная томография позволяет детально изучить состояние почек, мочеточников, железистой ткани надпочечников и выявить признаки развития аномалий и
МРТ с контрастным усилением входит в диагностический арсенал врачей с 1980-х годов. Первое сообщение об открытии явления магнитного резонанса произошло в сороковые годы прошлого века. Но до того, как впервые были получены изображения, основанные на ядерно-магнитном резонансе, прошло почти тридцать лет. Только в 1974 году был выдан первый патент на устройство и методику получения МРТ изображений.
 Служба бесплатной
Служба бесплатной