Бронхоэктатическая болезнь - это хроническое заболевание дыхательной системы, характеризующееся расширением и деформацией бронхов, что может привести к снижению их функциональности и возникновению ряда симптомов, таких как кашель, продолжительное присутствие мокроты и риск развития инфекций дыхательных путей. Для диагностики бронхоэктатической болезни применяются следующие исследования:
- Клиническое обследование включает сбор анамнеза с акцентом на хронический кашель, выделение мокроты, наличие одышки, кровохарканье и частые инфекции дыхательных путей. Осмотр и аускультация позволяют выявить влажные хрипы и крепитацию в нижних отделах лёгких.
- Рентгенография органов грудной клетки позволяет выявить утолщение стенок бронхов, признаки бронхиальной обструкции и деформации лёгочного рисунка, а также изменение объёма лёгочного поля и смещение соседних структур.
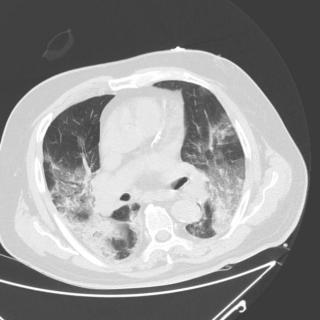
- КТ органов грудной клетки (высокое разрешение) является основным методом диагностики и позволяет детально визуализировать расширенные бронхи, утолщение их стенок, наличие слизи или гноя в просвете, а также выявить деструктивные изменения в окружающих тканях.
- Бронхоскопия проводится для оценки состояния бронхиального дерева, выявления источников кровотечений, наличия инородных тел или обструкций, а также для забора материала на бактериологическое и цитологическое исследование.
- Спирометрия и исследование функции внешнего дыхания позволяют выявить обструктивные нарушения дыхательной функции, снижение объёма форсированного выдоха (ОФВ1) и уменьшение жизненной ёмкости лёгких.
- Лабораторные исследования (общий анализ крови, биохимические показатели) помогают выявить признаки хронического воспаления, анемии или инфекции, которые могут сопровождать бронхоэктатическую болезнь.
- Бактериологическое исследование мокроты проводится для определения патогенной микрофлоры, устойчивости бактерий к антибиотикам и выбора оптимальной антибактериальной терапии.
- Анализ газового состава крови оценивает степень дыхательной недостаточности и уровень насыщения крови кислородом, что помогает определить тяжесть заболевания и необходимость кислородотерапии.
Исходя из первичных симптомов, истории болезни, противопоказаний и диагностических целей, врач пульмонолог назначает необходимые способы обследования. В большинстве случаев, КТ органов грудной клетки выбирается как первичный метод диагностики.
Признаки бронхоэктатической болезни
- постоянный кашель
- откашливание мокроты
- симптомы, указывающие на легочную инфекцию:
- синеватый оттенок кожи и губ (цианоз)
- высокая температура 38 C и выше
- учащенное дыхание (более 25 вдохов в минуту)
- сильная боль в груди, из-за которой кашлять и очищать легкие становится слишком болезненно.
Осложнения при бронхоэктатической болезни
Самое серьезное осложнение бронхоэктатической болезни - это откашливание большого количества крови - массивное кровохарканье. Это состояние может произойти, когда часть одного из кровеносных сосудов, снабжающих легкие, внезапно разрывается. Симптомы, которые могут указывать на массивное кровохарканье, включают:
- откашливание более 100 мл крови за 24 часа
- затрудненное дыхание, вызванное закупоркой дыхательных путей кровью
- ощущение головокружения
- холодная липкая кожа из-за быстрой потери крови.
Обильное кровохарканье требует неотложной медицинской помощи. В больнице возможно в горло потребуется ввести трубку, чтобы наладить процесс безопасного дыхания. Для остановки кровотечения потребуется процедура, называемая эмболизацией бронхиальной артерии (БАЭ). Во время этой манипуляции в легочные артерии вводится контрастный препарат и осуществляется рентген. Рентгеновское сканирование используется в качестве ориентира для определения местонахождения источника кровотечения, куда вводят имплантируют материал, который помогает закупорить сосуд и остановить кровотечение.
Причины возникновения бронхоэктатической болезни
Легкие человека постоянно подвергаются воздействию микробов, поэтому в организме есть сложные механизмы, предназначенные для защиты легких от инфекции. Если бактерии или вирус преодолеют эту защиту, иммунная система попытается остановить распространение любой инфекции, отправив лейкоциты к месту заражения. Эти клетки выделяют химические вещества для борьбы с инфекцией, которая может вызвать воспаление окружающих тканей. Для большинства людей это воспаление проходит, не вызывая никаких дальнейших проблем. Но бронхоэктазия может возникнуть, если воспаление разрушает эластичную ткань и мышцы, окружающие бронхи (дыхательные пути), вызывая их расширение. Аномально расширенные бронхи заполняются избыточной слизью, что может вызвать постоянный кашель и сделать легкие более уязвимыми для инфекции. Если легкие снова инфицированы, это может привести к дальнейшему воспалению и дальнейшему расширению бронхов. По мере повторения этого цикла повреждение легких становится все более обширным. Скорость прогрессирования бронхоэктатической болезни может существенно различаться у каждого пациента.
Диагностика бронхоэктатической болезни с помощью КТ и бронхоскопии
Первичную диагностику бронхоэктатической болезни осуществляет терапевт или пульмонолог. В ходе первичного осмотра врач спросит вас о симптомах, например, как часто вы кашляете, выделяете ли вы мокроту и курите ли вы. Он также прослушает легкие с помощью стетоскопа. Легкие людей с бронхоэктазами часто издают характерный треск при вдохе и выдохе. Затем врач даст направление на КТ легких.
Если терапевт считает, что у вас инфекция легких, он может взять образец мокроты для проверки на наличие бактерий. Чтобы определить основные причины бронхоэктаза, врач проведет дополнительные тесты, которые могут включать лабораторных анализы и бронхоскопию. Бронхоскопия - это процедура, которая позволяет врачу осмотреть дыхательные пути изнутри и удалить небольшой образец клеток (биопсия). Бронхоскопия позволяет взять образцы ткани из дыхательных путей и провести гистологическое обследование. Во время бронхоскопии тонкая трубка с камерой на конце, называемая бронхоскопом, проходит через рот или нос пациента, вниз по горлу в дыхательные пути. Процедура может быть дискомфортной, поэтому перед ее началом пациенту предложат успокоительное, чтобы помочь вам расслабиться, и местный анестетик, чтобы снизить чувствительность горла. Сама процедура занимает от 30 до 40 минут.
Признаки бронхоэктатической болезни на КТ
Основные признаки бронхоэктатической болезни на МСКТ:
Бронхи выглядят расширенными и часто превышают диаметр соседних артерий (так называемый признак «перстня с камнем»). В норме бронхи должны быть меньше или равны артериям. Расширение может быть цилиндрическим, мешотчатым или варикозным:
- Цилиндрические бронхоэктазы — равномерное расширение бронхов по всей длине.
- Мешотчатые (саккулярные) бронхоэктазы — наличие округлых расширений в концах бронхов.
- Варикозные бронхоэктазы — неравномерное расширение, напоминающее варикозное расширение вен.
Утолщённые стенки бронхов — частый признак хронического воспаления. На МСКТ это проявляется в виде чётко видимых контуров бронхов с уплотнёнными стенками.
В расширенных бронхах может накапливаться слизь, которая выглядит как участки с мягкотканевой плотностью. Это явление часто называется «гипоэкогенными полосками» или «слизистыми пробками».
В некоторых участках лёгочной ткани на фоне бронхоэктазов могут наблюдаться зоны гиповентиляции и вентиляционной перфузии, что приводит к так называемой «мозаичной перфузии» — смешению участков с нормальной и пониженной плотностью.
КТ может показывать увеличение числа воспалительных процессов в легких, вызванных нарушением нормального оттока слизи, что может проявляться в виде рецидивирующих или хронических инфильтратов.
В участках лёгких, где бронхи частично закупорены или заблокированы, может наблюдаться феномен «воздушной ловушки» — снижение плотности ткани лёгких во время выдоха, что особенно заметно на снимках, сделанных с фазовым сканированием (при вдохе и выдохе).
В некоторых случаях на МСКТ можно увидеть обструкцию бронхов слизистыми пробками или сужение просветов вследствие воспаления или рубцевания.
Хроническое воспаление может приводить к рубцеванию и фиброзным изменениям в прилежащей ткани лёгких, что проявляется в виде утолщений и грубых линий в лёгочной ткани.
В некоторых случаях могут быть видны плевральные утолщения или даже выпоты, особенно если бронхоэктазы осложнены инфекционными процессами.
Иногда МСКТ может выявить увеличенные бронхиальные артерии, которые компенсируют хроническую гипоксию в этих участках, что может сопровождаться риском лёгочного кровотечения.
Ателектаз (сжатие лёгочной ткани) может возникнуть в результате обструкции бронхов и утраты воздушности определённых участков лёгких.
МСКТ может показать признаки инфекционного процесса, такие как инфильтраты, абсцессы или эмфизема, если бронхоэктазы осложнены повторными воспалениями.
Признаки бронхоэктатической болезни при бронхоскопии
- Видимое расширение просвета бронхов по сравнению с нормальными участками, что может быть особенно заметно в местах саккулярных или цилиндрических бронхоэктазов.
- В расширенных бронхах часто скапливается большое количество слизи или гнойного секрета, что может быть легко визуализировано. Слизь может быть густой, вязкой и трудно удаляемой. Скопление гноя указывает на хронический воспалительный процесс и повторяющиеся инфекции. При активных инфекционных процессах бронхи могут быть заполнены гнойными массами. Часто гной является признаком обострения бронхоэктатической болезни. Иногда при кашле или надавливании на грудную клетку может происходить выделение гнойного секрета прямо в бронхоскоп.
- Слизистая бронхов при бронхоэктазах может быть воспалена, отёчна и гиперемирована (покрасневшая), что указывает на хронический воспалительный процесс. В тяжёлых случаях могут быть участки эрозий или повреждений слизистой оболочки.
- В местах варикозных или мешотчатых бронхоэктазов можно увидеть деформацию стенок бронхов, потерю их нормальной анатомической формы и гладкости. В некоторых случаях бронхоскопия может выявить сужение просвета бронхов вследствие рубцовых изменений, фиброза или скопления слизи, что препятствует нормальному дренажу. Иногда могут быть видны обструкции, вызванные слизиобразующими пробками или гнойными массами.
- При дыхательных движениях бронхи могут сохранять свою расширенную форму, не уменьшаясь при выдохе, что указывает на потерю эластичности и тонуса стенок.
- При бронхоэктазах нередко встречаются повреждения мелких кровеносных сосудов в стенках бронхов, что может приводить к кровоизлияниям. Во время бронхоскопии можно наблюдать следы свежей или старой крови, особенно при сопутствующем бронхиальном кровотечении (гемоптозе).
Список медицинской литературы:
- Авдеев С.Н. Консервативная терапия обострения хронического об-структивного заболевания легких /С.Н. Авдеев, А.Г. Чучалин //Русский медицинский журнал. — 1997. — Т.5 №17-С.1105-1113.
- Айсанов З.Р. Хронические обструктивные болезни легких. Федеральная программа. /З.Р. Айсанов, А.Н. Кокосов, С.И. Овчаренко //Русский медицинский журнал. —2001. №1. — С. 9-33.
- Бабаев О.Г. Международный симпозиум «Применение лазеров в хирургии и медицине» / О.Г. Бабаев, М.Г. Бостанджян, Е.Е. Ткачук // Самарканд. Тезисы. М. -1988 -1 С.493 - 495.
- Белоусов Ю.Б. Клиническая фармркология болезней органов дыхания / Ю.Б. Белоусов, В.В. Омельянский //М. —1996. — С. 176.
- Бримкулов Н.Н. О возможном влиянии реологических свойств мокроты на показатели вентиляции легких /Н.Н. Бримкулов //Здравоохранение Киргизии. —1981. №4. — С. 17-19.13.
- Diaz AA, Young TP, Maselli DJ, Martinez CH, Gill R, Nardelli P, Wang W, Kinney GL, Hokanson JE, Washko GR, San Jose Estepar R. Quantitative CT Measures of Bronchiectasis in Smokers. Chest. 2017 Jun;151(6):1255-1262. doi: 10.1016/j.chest.2016.11.024. Epub 2016 Nov 24. PMID: 27890712; PMCID: PMC5989641.
- Ko JM, Kim KJ, Park SH, Park HJ. Bronchiectasis in active tuberculosis. Acta Radiol. 2013 May;54(4):412-7. doi: 10.1177/0284185113475796. Epub 2013 Apr 30. PMID: 23390158.
Пневмония является серьезным инфекционно-вирусным заболеванием, которое поражает легкие. Вирусная пневмония является одним из типичных осложнений для коронавирусной инфекции 2019-nCoV (COVID-19). Поскольку некоторые виды вирусной пневмонии проходят бессимптомно, для
Магнитно-резонансная томография в клинической практике используется более 30 лет, и за этот срок апробации не было выявленного ни одного случая негативного воздействия МРТ на здоровье человека. Также, как и УЗИ, этот метод считается абсолютно безопасным, но для данного вида диагностики существует ряд абсолютных
Можно ли сделать МРТ при клаустрофобии? Объективный ответ на этот вопрос - все зависит от степени клаустрофобии и желания пациента. В конечном счете у человека всегда есть возможность пройти МРТ под наркозом или седацией. Но это радикальный вариант решения проблемы боязни замкнутого пространства.
МРТ с контрастным усилением входит в диагностический арсенал врачей с 1980-х годов. Первое сообщение об открытии явления магнитного резонанса произошло в сороковые годы прошлого века. Но до того, как впервые были получены изображения, основанные на ядерно-магнитном резонансе, прошло почти тридцать лет. Только в 1974 году был выдан первый патент на устройство и методику получения МРТ изображений.
 Служба бесплатной
Служба бесплатной