Холестатический синдром — это состояние, при котором блокируются желчные протоки в печени или возникают проблемы с производством желчи. Пациенты с холестатическим синдромом испытывают трудности с усвоением питательных веществ и медленно набирают вес. Желчь — это жидкость, вырабатывающаяся в печени и состоящая из воды, электролитов, солей, билирубина, холестерина и других веществ, от которых организм пытается избавиться естественным путем. Соли в желчи играют важную роль в поглощении жира. Билирубин, еще один компонент желчи, который образуется в результате распада гемоглобина, что придает желчи желтовато-зеленоватый оттенок. Холестатический синдром развивается в том случае, если желчь возвращается в кровоток. Когда желчь и билирубин остаются в организме, у пациента развивается желтуха. Основные методы диагностики при холестатическом синдроме:
- Магнитно-резонансная холангиопанкреатография даёт детальную визуализацию желчных протоков, позволяя выявить сужения, расширения и возможные препятствия для оттока желчи.
- Ультразвуковое исследование печени и желчевыводящих путей помогает обнаружить расширение желчных протоков, изменения плотности ткани печени и выявить возможные препятствия, такие как камни или опухоли.
- Компьютерная томография брюшной полости применяется для детального исследования желчных протоков, печени и поджелудочной железы, что позволяет исключить или подтвердить злокачественные процессы.
- Фиброгастродуоденоскопия проводится для оценки состояния двенадцатиперстной кишки и ампулы Фатерова соска, что важно при подозрении на обструкцию желчных путей в начальных отделах.
- Анализ крови на биохимические показатели, включая общий билирубин, щелочную фосфатазу, гамма-глутамилтранспептидазу и аминотрансферазы, позволяет оценить уровень ферментов и желчных пигментов, что отражает степень холестаза.
- Эластография печени применяется для оценки уровня фиброза или цирроза, которые могут быть связаны с длительным холестатическим синдромом.
В большинстве случаев, УЗИ брюшной полости, Фиброгастродуоденоскопия (ФГДС) и лабораторные исследования (АСТ, АЛТ, общий билирубин, протромбин, общий белок, ГГТП) выбираются как первичные методы диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
- КТ брюшной полости с контрастом
- МР-холангиопанкреатография (МРХПГ)
- консультация гастроэнтеролога.
Признаки
Симптомы холестатического синдрома включают:
- желтуха, желтоватые глаза и кожа
- темно-желтая или коричневая моча
- стул серого цвета
- опухший живот
- кожный зуд
- тошнота или рвота
- медленный набор веса.
Причины
Существует 2 типа холестатического синдрома, которые поражают младенцев и детей:
- обструктивный холестатический синдром, блокировка желчного протока
- гепатоцеллюлярный холестатический синдром, проблема с выработкой желчи на клеточном уровне печени.
Следующие условия повышают риск развития обструктивного холестатический синдрома у детей:
- блокировка или повреждение желчных протоков
- наследственные пороки развития желчных протоков
- синдром Алагиллы - наследственное состояние, при котором у пациента слишком мало желчных протоков или они недоразвиты
- муковисцидоз – вызывает сгущение желчи.
Конкретные заболевания и методы лечения, которые разрушают клетки печени или ухудшают их функции, повышают риск гепатоцеллюлярного холестатического синдрома у ребенка:
- гепатит А, В или С
- прием определенных препаратов.
Факторы риска
Холестатический синдром — редкое заболевание, которое поражает примерно 1 из 2500 новорожденных. Мальчики и девочки имеют примерно одинаковый риск развития синдрома. У новорожденных холестатический синдром может быть наследственным заболеванием. При чем синдром может затронуть детей любого возраста. У некоторых женщин холестатический синдром развивается во время беременности, обычно в 3 триместре и проясняется после родов. Холестатический синдром во время беременности не увеличивает риск рождения ребенка с данным заболеванием, однако он увеличивает риск преждевременных родов.
Некоторые факторы могут увеличить риск развития холестатического синдрома:
- преждевременные роды до 37 недель беременности
- синдром короткого кишечника, потеря функции тонкого кишечника
- получение парентерального питания через вену, в течение 2-4 недель.
УЗИ, ФГДС и МРТ в диагностике холестатического синдрома
Врач может назначить анализы крови для измерения уровня ферментов печени и билирубина. Высокий уровень билирубина может указывать на недостаток желчи для его вывода из организма. Затем назначаются дополнительные диагностические исследования:
- анализ крови на инфекции и наследственные генетические состояния
- УЗИ брюшной полости
- фиброгастродуоденоскопия (ФГДС)
- КТ брюшной полости с контрастом
- МР-холангиопанкреатография (МРХПГ)
- биопсия печени.
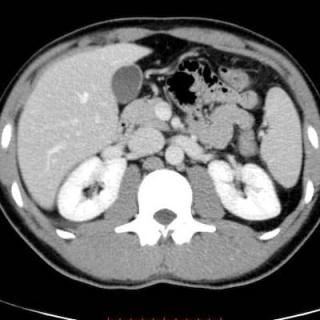
Признаки холестатического синдрома на УЗИ
УЗИ брюшной полости может использоваться для диагностики холестатического синдрома и его осложнений. Признаками патологии станут:
- Расширение желчных протоков: при холестазе желчные протоки могут расширяться, и УЗИ брюшной полости может помочь обнаружить эти изменения.
- Наличие желчных камней: холестаз может увеличить риск образования желчных камней.
- Расширение печеночных вен: при холестазе может происходить нарушение кровотока в печеночных венах.
- Размер и структура печени: холестаз может привести к изменению размера и структуры печени.
- Оценка желчного пузыря: УЗИ может использоваться для оценки состояния желчного пузыря и обнаружения наличия желчных камней или других изменений.
- Осложнения: при холестазе могут возникать осложнения, такие как желтуха или поражение печени, и УЗИ может помочь выявить эти состояния и оценить их степень тяжести.
- Уплотнение ткани печени, что может свидетельствовать о развитии фиброза или воспалительных процессов в ответ на хронический холестаз.
- Увеличение размеров печени (гепатомегалия), что является частым признаком застоя желчи.
- Изменения в стенках желчного пузыря, такие как утолщение, что может указывать на воспаление вследствие застоя желчи.
- Ткань печени и её структуру, что помогает выявить плотность и эхогенность, связанные с холестазом.
- Желчный пузырь и его стенки, что даёт возможность визуализировать толщину и особенности структуры.
- Печень и её объём, что позволяет определить изменения размеров, связанные с застоем.
- Область ворот печени, что помогает оценить состояние главных желчных протоков и их возможное расширение.
Что плохо покажет УЗИ при холестатическом синдроме:
- Мелкие внутрипечёночные желчные протоки, что затрудняет точную визуализацию их структуры и проходимости.
- Изменения в сосудистых структурах печени, особенно мелких, что ограничивает возможность оценки кровотока и состояния сосудов.
- Точные микроскопические изменения в ткани печени, так как метод не позволяет выявить минимальные отклонения на клеточном уровне.
- Структура панкреатических протоков, если необходимо оценить проходимость и состояние их внутренних слоёв.
- Изменения в головке поджелудочной железы, что может оставаться за пределами точной визуализации и требовать других методов для диагностики.
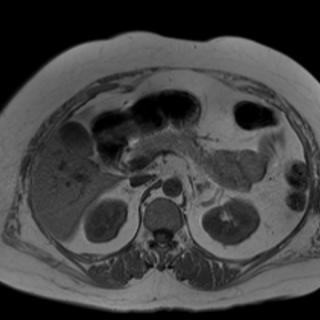
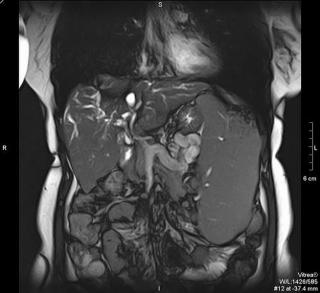
Признаки холестатического синдрома на МРТ
Магнитно-резонансная холангиопанкреатография может быть использована для диагностики холестатического синдрома и его осложнений. МРТ является более чувствительным методом, чем ультразвуковая диагностика (УЗИ), и может обнаружить более мелкие изменения в печени. Признаками патологи на МРТ снимках при холестатическом синдроме станут:
- Степень повреждения печени: МРПХГ может помочь оценить степень повреждения печени, которая может быть вызвана холестатическим синдромом.
- Патологические изменения желчных путей: МРПХГ может использоваться для оценки состояния желчных путей и обнаружения наличия патологических изменений, таких как узловидные расширения, сужения или деформации.
- Объем и форма печени: МРТ может помочь оценить объем и форму печени, которые могут быть изменены при холестатическом синдроме.
- Оценка желчного пузыря: МР-холангиопанкреатография может использоваться для оценки состояния желчного пузыря и обнаружения наличия желчных камней или других изменений.
- Осложнения: МРТ может использоваться для выявления осложнений холестатического синдрома, таких как желтуха, поражение печени, гепатит или рак печени.
- Паренхима печени, что помогает оценить структуру и возможные изменения, связанные с застоем желчи.
- Лимфатические узлы, расположенные рядом с желчными протоками, что помогает оценить их размер и возможное увеличение.
Что плохо покажет МРТ при холестатическом синдроме:
- Внутрипечёночные желчные протоки, поскольку ограниченное разрешение метода затрудняет их точную визуализацию.
- Изменения в клеточной структуре печени, что делает невозможной оценку на уровне клеток и мелких тканей.
- Мелкие камни или кальцификаты в желчных путях, которые могут быть слабо видны при отсутствии значительных структурных изменений.
- Точные изменения в головке поджелудочной железы, если они не связаны с явными структурными нарушениями.
- Небольшие сосудистые изменения, поскольку метод ограничен в визуализации мелких сосудов и капиллярной сети.
Признаки холестатического синдрома на ФГДС
Фиброгастроскопия (ФГДС) - это метод исследования, при котором внутренняя поверхность пищевода, желудка и двенадцатиперстной кишки осматривается при помощи гибкой трубки с камерой на конце, введенной через рот. ФГДС может использоваться для диагностики различных заболеваний желудочно-кишечного тракта, но он не является основным методом диагностики холестатического синдрома. Холестатический синдром связан с нарушением оттока желчи из печени, поэтому ФГДС может использоваться только для выявления связанных с ним осложнений:
- Рефлюкс-эзофагит (воспаление слизистой оболочки пищевода вследствие рефлюкса содержимого желудка в пищевод) может быть обнаружен на уровне кардии (место соединения пищевода и желудка).
- Гастрит (воспаление слизистой оболочки желудка) может быть выявлен на уровне антрального отдела желудка (нижней части желудка).
- Дуоденит (воспаление слизистой оболочки двенадцатиперстной кишки) может быть обнаружен в первом отделе двенадцатиперстной кишки.
- Изменения в слизистой оболочке двенадцатиперстной кишки, такие как отёк и гиперемия, что указывает на застой желчи и её раздражающее действие на кишечник.
- Изменения в содержимом двенадцатиперстной кишки, такие как наличие избытка слизи или желчи, что указывает на нарушение нормального прохождения содержимого.
Что хорошо покажет ФГДС при холестатическом синдроме:
- Слизистая оболочка двенадцатиперстной кишки, что позволяет оценить её состояние при раздражении или воспалении.
- Желчь в просвете желудка и двенадцатиперстной кишки, что помогает определить наличие рефлюкса и застойных процессов.
- Стенки желудка и кишечника, что позволяет выявить изменения, вызванные воздействием застойной желчи.
- Содержимое желудка и двенадцатиперстной кишки, включая избыточную слизь или примеси желчи, что важно для оценки состояния оттока и функционирования ЖКТ.
Что плохо покажет ФГДС при холестатическом синдроме:
- Желчные протоки и их проходимость, поскольку метод не позволяет визуализировать внутренние структуры желчных путей.
- Печень и её структуру, что затрудняет оценку состояния паренхимы и выявление изменений в печени.
- Поджелудочную железу и её протоки, поскольку метод ограничен в визуализации тканей за пределами ЖКТ.
- Мелкие сосуды и их состояние, так как ФГДС не предназначена для оценки сосудистой сети.
- Внутрипечёночные желчные протоки, что делает невозможной детальную оценку их состояния и проходимости.
Список медицинской литературы:
- Вырбанов Г., Михова В., Ганчева Д. Современные аспекты патогенеза, клинической картины и лечения холестаза // Тер. архив. 1994. - Т.66. -№ 2. - С.76-79.
- Ивашкин, В.Т. Внутрипеченочный холестаз: диагностика и лечение Текст.: монография/ В.Т. Ивашкин, А.О. Буеров М.: Медицина, 2002. - С. 15-25.
- Ермаченко И. А. Ранняя диагностика, профилактика и лечение печеночной недостаточности у больных с механической желтухой: Автореф. дис. . канд. мед. наук: 14.00.27 / И. А. Ермаченко. Краснодар, 1995. - 19 с.
- Кан В.К. Холестаз: новое в патогенезе, диагностике и лечении // Российский журнал Гастроэнтерологии, Гепатологии, Колопроктологии. 1997. - Т.УП. - № 3. - С.25-30.
- Кан В.К. Диагностика и лечение больных с синдромом холестаза // Российский мед. журнал. -1998. № 7. - С.460-470.
МРТ или КТ брюшной полости - что лучше выбрать? Ответ на этот вопрос во многом зависит от: цели обследования; первичного диагноза; анамнеза пациента; наличия противопоказаний; уровня допустимого лучевого воздействия.
КТ органов брюшной полости – это метод лучевой диагностики, который позволяет получить за одно сканирование данные о состоянии всех органов брюшной полости и забрюшинного пространства. В клинках СПб ее осуществляют на низкодозных спиральных компьютерных томографах срезовой
Подготовка к МРТ брюшной полости является наиболее сложной. Для получения максимально точных и информативных результатов необходимо соблюдать следующие правила: Диета за 2-3 дня до назначенного МРТ исследования брюшной полости. Исключить продукты, повышающие
МРТ с контрастным усилением входит в диагностический арсенал врачей с 1980-х годов. Первое сообщение об открытии явления магнитного резонанса произошло в сороковые годы прошлого века. Но до того, как впервые были получены изображения, основанные на ядерно-магнитном резонансе, прошло почти тридцать лет. Только в 1974 году был выдан первый патент на устройство и методику получения МРТ изображений.
 Служба бесплатной
Служба бесплатной