Поджелудочная железа — это орган, расположенный позади желудка рядом с тонкой кишкой. Железа производит и распределяет инсулин, пищеварительные ферменты и другие необходимые гормоны. Острый панкреатит представляет собой воспаление поджелудочной железы, которое возникает внезапно и вызывает боль в верхней брюшной (эпигастральной) области. Боль часто иррадиирует в спину. Острый панкреатит также может поражать другие органы, постепенно переходя в хроническую форму. Основные методы диагностики при остром панкреатите:
- Ультразвуковое исследование (УЗИ) позволяет оценить размер и структуру поджелудочной железы, выявить отёк, а также наличие жидкости в брюшной полости, что помогает определить наличие воспаления и его распространение на соседние органы.
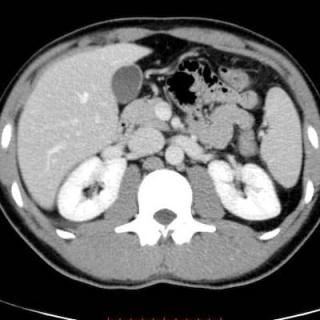
- Компьютерная томография (КТ) с контрастированием применяется для детального анализа структуры поджелудочной железы, оценки её объёма, выявления участков некроза и возможных осложнений, таких как абсцессы или псевдокисты.
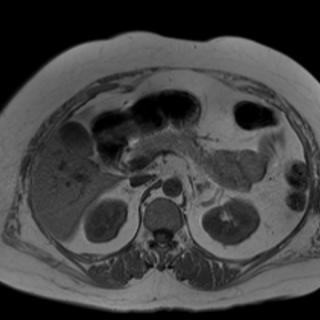
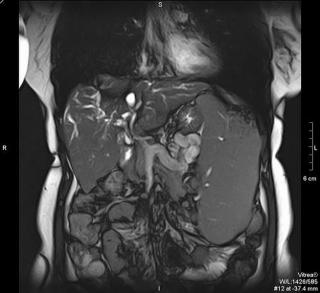
- Магнитно-резонансная томография (МРТ) используется для детализированной визуализации мягкотканных структур и позволяет оценить состояние протоков поджелудочной железы, что полезно при подозрении на обструкцию или повреждение протоков.
- Магнитно-резонансная холангиопанкреатография (МРХПГ) применяется для оценки желчных и панкреатических протоков, что позволяет выявить их закупорку или повреждение, особенно если острый панкреатит связан с желчнокаменной болезнью.
- Биохимический анализ крови проводится для определения уровня амилазы и липазы, повышение которых является одним из ключевых показателей острого панкреатита и позволяет оценить степень повреждения поджелудочной железы.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) применяется при подозрении на закупорку желчных протоков и может сочетаться с терапевтическими манипуляциями, такими как удаление камней или установка стента.
В большинстве случаев, УЗИ поджелудочной железы выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
- КТ брюшной полости
- МРТ брюшной полости
- МР-холангиопанкреатография.
Причины острого панкреатита
Прямые причины затрагивают саму поджелудочную железу, ее ткани или протоки. Косвенные причины возникают в результате болезней или состояний, которые поражают другие области организма. Камни в желчном пузыре являются одной из основных причин острого панкреатита. Желчные камни могут застревать в желчном протоке и блокировать проток поджелудочной железы. Скопление жидкости может вызвать серьезное повреждение.
Прямые причины острого панкреатита
Прямые причины острого панкреатита:
- внезапные атаки иммунной системы на поджелудочную железу или аутоиммунный панкреатит
- повреждение поджелудочной железы или желчного пузыря в результате операции или травмы
- высокий уровень жиров, называемых триглицеридами.
Косвенные причины острого панкреатита
К косвенным причинам острого панкреатита относятся:
- злоупотребление алкоголем
- муковисцидоз — серьезное заболевание, поражающее легкие, печень и поджелудочную железу
- болезнь Кавасаки — заболевание, возникающее у детей в возрасте до 5 лет
- вирусные инфекции, такие как эпидемический паротит, и бактериальные инфекции, такие как микоплазмоз
- синдром Рея, осложнение некоторых вирусов, которые также могут поражать печень
- некоторые лекарства, содержащие эстроген, кортикостероиды или некоторые антибиотики.
Факторы риска острого панкреатита
Употребление слишком большого количества алкоголя может подвергнуть пациента риску воспаления поджелудочной железы. Мужчины более подвержены риску развития алкогольного панкреатита, чем женщины. Курение табака также увеличивает риск развития панкреатита. Семейный анамнез рака, воспалений или другого заболевания поджелудочной железы также подвергает пациента повышенному риску.
Осложнения острого панкреатита
Острый панкреатит может вызвать образование псевдокист в поджелудочной железе. Эти заполненные жидкостью мешочки могут привести к инфекциям и даже внутреннему кровотечению. Острый панкреатит также может нарушить химический баланс организма, что может вызвать большое количество осложнений. Если панкреатит связан с повреждением почек, то пациенту в дальнейшем может потребоваться регулярный диализ. У некоторых пациентов острый панкреатит может быть первым признаком рака поджелудочной железы. Быстрое и эффективное лечение значительно снижает риск осложнений.
Панкреатит может вызвать сильную кратковременную боль. При отсутствии лечения рецидивы могут привести к хроническим проблемам. Пациентам рекомендуется избегать употребления алкоголя, интенсивных физических упражнений, а также следовать плану диеты, который позволит восстановить поджелудочную железу. Острый панкреатит можно успешно лечить, и, как правило, изменение образа жизни позволяют существенно улучшить качество жизни.
УЗИ, МРТ и КТ в диагностике острого панкреатита
Гастроэнтеролог может диагностировать острый панкреатит с помощью анализов крови и сканирования. Анализ крови выявляет ферменты (амилазу и липазу), выделяющиеся из поджелудочной железы. УЗИ брюшной полости, компьютерная или магнитно-резонансная томография брюшной полости и МРПХГ позволяют выявлять любые аномалии в поджелудочной железе или вокруг нее. УЗИ часто выполняется при возникновении симптоматики с целью поиска желчных конкрементов.
Признаки острого панкреатита на УЗИ, МРТ и КТ
Основные признаки острого панкреатита - увеличение и отек поджелудочной железы (ПЖ) в сочетании с воспалительными изменениями и перипанкреатическим отеком и скоплением жидкости. Острый панкреатит делится на два основных типа. Интерстициальный отечный панкреатит (70-80% случаев) на КТ снимках характеризуется следующими признаками:
- Увеличение и отек поджелудочной железы с утратой нормальной дольчатой структуры
- Увеличение плотности перипанкреатического жира, отек, свободная жидкость (в т. ч. в сальниковой сумке, переднем параренальном пространстве и в околоободочных каналах)
- Диффузный отек поджелудочной железы или (реже) отек железы на ограниченном участке (сегментарный)
- Нормальное контрастное усиление поджелудочной железы (ПЖ), отсутствие некроза - Даже если поджелудочная железа (ПЖ) внешне не изменена, это не позволяет исключить панкреатит
Некротический панкреатит (20-30% случаев) на КТ снимках характеризуется следующими признаками
- Участки некроза паренхимы поджелудочной железы (ПЖ) плотностью
- Скопления жидкости и воспалительные изменения в перипанкреатических тканях обычно выражены в большей степени, чем при отечном панкреатите
Согласно пересмотренной классификации (Атланта) выделяют три типа некротического панкреатита Некроз только паренхимы поджелудочной железы (5%) Некроз паренхимы поджелудочной железы и перипанкреатических тканей (75%) Некроз только перипанкреатических тканей (экссудативный панкреатит) (20%).
МРТ признаки острого панкреатита включают:
- Увеличение поджелудочной железы
- Подавление сигнала от жира является крайне важным моментом в выявлении отека и жидкости вокруг поджелудочной железы (ПЖ) на Т2 ВИ • Т1 ВИ с контрастным усилением также, как и КТ с контрастным усилением, позволяет обнаружить некроз поджелудочной железы и отсутствие накопления контраста
- Т2 ВИ имеет преимущество перед КТ, позволяя дифференцировать скопления «простой» жидкости от жидкости с солидными включениями дебриса (например в случаях отграниченного некроза)
- МРХПГ дает возможность оценить целостность панкреатического протока, особенно у пациентов с подозрением на некроз центральных отделов поджелудочной железы
- Острый панкреатит может также приводить к рестрикции диффузии с более низкими значениями ADC по сравнению с таковыми для поджелудочной железы в норме
УЗИ признаки острого панкреатита включают:
- Увеличение, снижение эхогенности поджелудочной железы, нечеткость ее краев, наличие свободной жидкости возле нее
- При легком течении панкреатита поджелудочная железа может не выглядеть патологически измененной.
Список медицинской литературы:
- Зурабиани В.Г. Оценка эффективности минимально инвазивных вмешательств в комплексном хирургическом лечении больных рецидивирующим панкреатитом. Автореф. дис. . канд. мед. наук. Москва, 2009.
- Карапетян И.Р. Выбор метода диагностики и хирургического лечения хронического панкреатита с преимущественным поражением головки поджелудочной железы // Дисс. . док. мед. наук. Москва, 2000.
- Кубышкин В.А., Вишневский В.А. Рак поджелудочной железы. М., ИД Медпрактика. - М, 2003. - 386 с.
- Маслов С.И. Различия кровоснабжения двенадцатиперстной кишки: Дис. . док. мед. наук. Ленинград, 1953.
- Розенман С.З. Анатомия выводной и кровеносной системы поджелудочной железы человека: Автореф дис. . док. мед. наук. Волгоград, 1965.
МРТ или КТ брюшной полости - что лучше выбрать? Ответ на этот вопрос во многом зависит от: цели обследования; первичного диагноза; анамнеза пациента; наличия противопоказаний; уровня допустимого лучевого воздействия.
КТ органов брюшной полости – это метод лучевой диагностики, который позволяет получить за одно сканирование данные о состоянии всех органов брюшной полости и забрюшинного пространства. В клинках СПб ее осуществляют на низкодозных спиральных компьютерных томографах срезовой
Подготовка к МРТ брюшной полости является наиболее сложной. Для получения максимально точных и информативных результатов необходимо соблюдать следующие правила: Диета за 2-3 дня до назначенного МРТ исследования брюшной полости. Исключить продукты, повышающие
 Служба бесплатной
Служба бесплатной