Панкреатит — это токсическое воспаление поджелудочной железы, спровоцированное действием собственных ферментов органа. Заболевание диагностируется в двух формах: острой и хронической. Острая форма развивается в срок от нескольких часов до нескольких суток и несет непосредственную угрозу здоровью пациента. Помощь требуется незамедлительно.
Для диагностики при панкреатите поджелудочной железы применяются следующие исследования:
- Ультразвуковое исследование (УЗИ) поджелудочной железы используется для оценки её размеров, структуры, наличия отёка, кист или других патологических изменений, характерных для панкреатита.
- Магнитно-резонансная томография (МРТ) применяется для более детализированной визуализации поджелудочной железы и окружающих тканей, что помогает выявить степень воспаления, наличие абсцессов или некрозов.
- Компьютерная томография (КТ) необходима для оценки тяжести панкреатита, выявления осложнений, таких как некротические изменения, псевдокисты или скопления жидкости, а также для планирования хирургического вмешательства при тяжёлых формах заболевания.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) используется для диагностики и лечения панкреатита, связанного с камнями в желчных протоках, и позволяет оценить состояние желчных путей и протока поджелудочной железы.
- Лабораторные исследования, включая определение уровня амилазы и липазы в крови, необходимы для подтверждения диагноза панкреатита и оценки степени воспалительного процесса.
В большинстве случаев, УЗИ поджелудочной железы выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
Диагностика острого панкреатита - МРТ, КТ, УЗИ что лучше?
Диагностикой заболевания занимается врач-гастроэнтеролог. На первичном приеме специалист изучает жалобы пациента, уточняет обстоятельства, предшествовавшие развитию симптомов.
В рамках консультации гастроэнтеролог проводит физикальное обследование, пальпирует живот. Для панкреатита типичны опоясывающие боли или боли, локализованные в левой части живота. При пальпации области локализации органа появляется сильный дискомфорт. Мучительный режущий или простреливающий болевой синдром — типичный признак острого панкреатита, который выдает заболевание.
Одной пальпации для постановки диагноза недостаточно. Но характерные жалобы и выраженная боль при пальпации — это уже достаточное основание для госпитализации, поскольку острый панкреатит опасен для здоровья и жизни.
Обследования для уточнения диагноза проводятся уже в стационаре. Среди методик диагностики предполагаемого острого панкреатита:
- Общий анализ крови.
- Биохимический анализ крови.
- УЗИ поджелудочной железы, брюшной полости.
В классических случаях подобного минимума достаточно для постановки диагноза. Но в сложных или спорных ситуациях диагностику дополняют высокоточными инструментальными методами:
- МРТ брюшной полости.
- КТ брюшной полости.
Они помогут установить точный характер патологического процесса, его расположение и степень выраженности.
Признаки острого панкреатита на УЗИ
УЗИ является первым методом диагностики при подозрении на острый панкреатит, особенно в острых ситуациях. На УЗИ могут быть следующие признаки:
- Поджелудочная железа может быть увеличена в размерах, с увеличением эхогенности тканей. В некоторых случаях увеличивается капсула железы, что может свидетельствовать о воспалении.
- В воспаленных участках железы может наблюдаться изменение эхогенности. Воспаленные участки могут выглядеть гипоэхогенными по сравнению с нормальными тканями, что указывает на отек и инфильтрацию.
- На УЗИ могут быть видны свободные жидкостные скопления в околоподжелудочной области или в брюшной полости, что является признаком наличия парапанкреатического отека или формирования псевдокисты.
- Если острый панкреатит вызван желчнокаменной болезнью, на сонограммах могут быть видны камни в желчном пузыре или в желчных протоках.
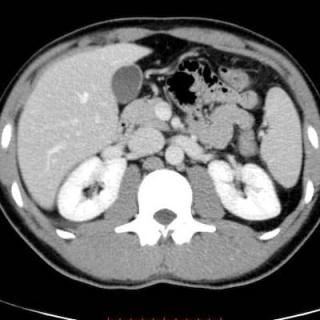
Признаки острого панкреатита на МСКТ
КТ является более точным методом для диагностики острого панкреатита, позволяя не только выявить воспаление, но и оценить степень его тяжести и возможные осложнения:
- На томограммах поджелудочная железа будет выглядеть увеличенной, с размытыми контурными очертаниями, что может быть следствием отека.
- У пациента может наблюдаться низкая плотность (гиподенситет), что указывает на наличие отека или некроза. Некротические участки могут выглядеть как области с пониженной плотностью, а также могут быть видны воспаленные лимфатические узлы.
- На КТ может быть видно наличие жидкости в околоподжелудочной области (парапанкреатический отек), а также в брюшной полости, что свидетельствует о развитии перитонита.
- На поздних стадиях острого панкреатита могут развиваться псевдокисты, которые представляют собой замкнутые полости с жидким содержимым, визуализируемые как гиподенсные образования.
- Наличие жировой инфильтрации, что является признаком воспаления и нарушения нормальной структуры тканей.
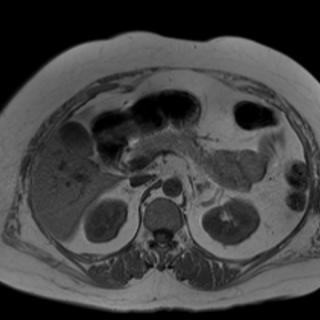
Признаки острого панкреатита на МРТ
- На МРТ поджелудочная железа может выглядеть увеличенной с измененной структурой. Воспаленные участки железы будут визуализироваться как гипоинтенсивные (темные) зоны на Т1-взвешенных изображениях.
- Можно выявить участки с низким сигналом на Т2-взвешенных изображениях, которые указывают на наличие отека и инфильтрации в тканях железы.
- Псевдокисты и жидкость в околоподжелудочной области.
- Томография может обнаружить зоны некроза, которые будут иметь пониженный сигнал на Т1 и повышенный на Т2 изображениях, что может свидетельствовать о разрушении ткани.
- МРТ позволяет выявить инфильтрацию жировой ткани вокруг поджелудочной железы, что является признаком воспалительного процесса.
Какие осложнения провоцирует острый панкреатит
В большинстве случаев пациенты переносят панкреатит без осложнений и полностью выздоравливают. Но если лечение начато несвоевременно или проведено неправильно, возможны опасные последствия. Среди типичных осложнений:
- Панкреатические псевдокисты. Развитие на поверхности органа пузырьков, заполненных соком органа. Сами по себе большой опасности не несут. Но сопровождаются болями в животе, дискомфортом, расстройствами пищеварения.
- Абсцессы поджелудочной. Одиночные или множественные полости, забитые гноем. Могут прорваться и спровоцировать перитонит, воспаление брюшной стенки.
- Некроз поджелудочной железы. Иногда при остром течении заболевания кровообращение органа нарушается. Как итог, клетки и их скопления начинают погибать. Развивается некроз, отмирание тканей поджелудочной. Это грозное состояние. Без лечения оно может закончиться заражением крови, локальной инфекцией, перитонитом, множественным отказом органов, шоком и летальным исходом. Некроз лечится срочно, строго хирургическими методами.
- Хронический панкреатит. Сопровождается менее грозными последствиями, но не менее мучительными и дискомфортными симптомами. К тому же с течением времени хроническая форма заболевания приводит к нарушению целостности органа, снижению его функций.
Не допустить осложнений поможет своевременная диагностика и качественное лечение.
Лечение острого панкреатита
Терапию острого панкреатита проводят в условиях стационара. В стенах клиники пациент получает надлежащий уход, благодаря чему медицинский персонал может свести на нет ненужные риски.
На протяжении всего острого периода показан постельный режим. В первые сутки-двое принимать пищу противопоказано, чтобы не нагружать орган. Терапевтическую тактику выбирают, опираясь на тяжесть патологического процесса.
В относительно легких случаях основу лечения составляют медикаменты. Используются лекарства нескольких групп:
- Солевые и белковые растворы. Их вливают внутривенно, чтобы устранить и предотвратить обезвоживание организма.
- Спазмолитики. Средства, которые снимают спазм мускулатуры органа и устраняют болевой синдром.
- Если спазмолитики недостаточно эффективны, для купирования мучительных болей назначают анальгетики. В особо сложных случаях — наркотические обезболивающие, но в строго ограниченных объемах, поскольку они вызывают массу побочных эффектов и провоцируют зависимость.
- Ингибиторы панкреатических ферментов. Эти препараты блокируют действие особых веществ, которые вырабатывает сама поджелудочная.
Если имеется риск инфекционного процесса назначают антибиотики широкого спектра действия.
Питание при остром панкреатите возобновляют через несколько суток, после стабилизации состояния. Оно должно быть максимально щадящим. Как правило, пациенты с умеренными формами заболевания могут есть самостоятельно. В некоторых случаях для облегчения задачи пищу протирают. По потребности возможно зондовое питание. В среднем лечение острого панкреатита занимает до 2-х недель.
В тяжелых клинических случаях острый панкреатит лечится хирургическим путем.
Устранение первопричины заболевания
После выписки из клиники необходимо взяться за поиск первопричины патологического процесса. Если первичный фактор расстройства не устранить, никто не даст гарантии того, что не случится рецидива болезни.
Вариантов устранения первопричины несколько:
- При желчекаменной болезни — нетравматичная эндоскопическая операция по удалению конкрементов (камней).
- При алкогольной зависимости или просто любви к горячительным напиткам — полный отказ от спиртного.
- Если всему виной неправильное питание — коррекция рациона. Лучше всего под контролем диетолога.
- Когда причина касается воспалительных процессов в желчном пузыре, органах ЖКТ, нужно лечение поражений пищеварительного тракта.
Случается, что виной всему медикаменты. Некоторые повышают вероятность панкреатита, а другие непосредственно запускают заболевание. В этом случае нужно пересмотреть схему приема препаратов, заменить их на аналоги. А если возможно — полностью исключить прием опасных лекарств.
Профилактика острого панкреатита
Профилактика острого панкреатита заключается в профилактике первичных факторов, которые и провоцируют заболевание. Среди рекомендаций:
- Изменить подход к питанию. Нужно есть не менее 5 порций овощей, фруктов в день. Важную роль играют цельнозерновые продукты (цельнозерновой рис, овес). Имеет смысл отказаться от жирной пищи или по крайней мере сократить ее количество, чтобы не допустить избыточного поступления холестерина.
- Практиковать регулярные физические нагрузки. Наравне с неправильным рационом, гиподинамия повышает вероятность образования камней в желчном пузыре. Умеренная физическая активность сведет риск подобного исхода к минимуму.
- Сократить количество алкоголя. До 14 единиц в неделю, разделяя на несколько приемов (не все разом).
Если следовать этим простым рекомендациям есть все шансы никогда не встретиться с острым панкреатитом.
Список медицинской литературы:
- Анишин Н.С., Пилипенко С.А. Повреждения поджелудочной железы при закрытой травме живота. // Вест. хир. — 1981. № 6. — с. 98-102.
- Афендулов С.А. Травматический панкреатит. — Дис. к.м.н., М., 1982.
- Бородина К.Г. Закрытые повреждения поджелудочной железы. — В кн.: Повреждения груди и живота. — Свердловск. — Б.и., 1972. — с. 124-130.
- Lankisch PG, Apte M, Banks PA. Acute pancreatitis. Lancet. 2015 Jul 4;386(9988):85-96. doi: 10.1016/S0140-6736(14)60649-8. Epub 2015 Jan 21. Erratum in: Lancet. 2015 Nov 21;386(10008):2058. PMID: 25616312.
- Данилов М.В., Федоров В.Д. Хирургия поджелудочной железы. Руководство для врачей. - М., Медицина, 1995. - 512 с.
- Greenberg JA, Hsu J, Bawazeer M, Marshall J, Friedrich JO, Nathens A, Coburn N, May GR, Pearsall E, McLeod RS. Clinical practice guideline: management of acute pancreatitis. Can J Surg. 2016 Apr;59(2):128-40. doi: 10.1503/cjs.015015. PMID: 27007094; PMCID: PMC4814287.
- Филин В.И., Костюченко А.Л. Неотложная панкреатология. Лучевая диагностика и виды лечения Руководство для врачей. - М., 1994. - с.
- Beyer G, Habtezion A, Werner J, Lerch MM, Mayerle J. Chronic pancreatitis. Lancet. 2020 Aug 15;396(10249):499-512. doi: 10.1016/S0140-6736(20)31318-0. PMID: 32798493.
МРТ или КТ брюшной полости - что лучше выбрать? Ответ на этот вопрос во многом зависит от: цели обследования; первичного диагноза; анамнеза пациента; наличия противопоказаний; уровня допустимого лучевого воздействия.
КТ органов брюшной полости – это метод лучевой диагностики, который позволяет получить за одно сканирование данные о состоянии всех органов брюшной полости и забрюшинного пространства. В клинках СПб ее осуществляют на низкодозных спиральных компьютерных томографах срезовой
Подготовка к МРТ брюшной полости является наиболее сложной. Для получения максимально точных и информативных результатов необходимо соблюдать следующие правила: Диета за 2-3 дня до назначенного МРТ исследования брюшной полости. Исключить продукты, повышающие
 Служба бесплатной
Служба бесплатной