Синдром Бадда-Киари - это редкое заболевание печени, обусловленное нарушением оттока крови из органа. Состояние поражает в основном взрослых пациентов, реже встречается у детей и связано со сгущением крови в печеночной вене, по которой кровь выходит из печени. Когда печеночные вены закупориваются, кровь не вытекает из печени и не возвращается в сердце, что вызывает легкое или тяжелое повреждение печени.
Основные методы диагностики при синдроме Бадда-Киари:
- Допплеровское ультразвуковое исследование (УЗИ) сосудов печени является основным методом для выявления тромбозов или сужений печёночных вен. Допплер помогает оценить скорость и направление кровотока, что позволяет выявить нарушения венозного оттока из печени.
- Магнитно-резонансная томография (МРТ) с контрастным веществом позволяет детализировать структуру печёночных вен и выявить участки тромбоза или сдавления вен, а также оценить состояние печени и окружающих тканей.
- Компьютерная томография (КТ) с контрастированием используется для визуализации тромбозов печёночных вен, а также для оценки изменений в печени, таких как увеличение её размеров, признаки венозного застоя или некроза печёночной ткани.
- Венография является инвазивным методом, который позволяет непосредственно визуализировать печёночные вены и выявить участки обструкции или сужения. Этот метод применяется для уточнения диагноза и планирования хирургического вмешательства.
- Биохимический анализ крови позволяет выявить признаки нарушения функции печени, такие как повышение уровней билирубина, печёночных ферментов (АЛТ, АСТ) и изменения в уровне альбуминов, что указывает на нарушение работы печени при синдроме Бадда-Киари.
- Коагулограмма помогает оценить свертываемость крови, так как синдром Бадда-Киари часто связан с гиперкоагуляцией и тромбообразованием в венах печени.
- Лапароскопия может применяться для прямого осмотра печени и оценки её внешнего вида, что особенно эффективно при осложнённых случаях, когда другие методы диагностики не дают полной картины.
В большинстве случаев, УЗИ печени выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
- МРТ брюшной полости
- Портография
Причины синдрома Бадда-Киари
Существует несколько причин синдрома Бадда-Киари, в основном они связаны с повышенной склонностью организма к образованию тромбов. У большинства пациентов с синдромом Бадда-Киари имеется основное заболевание, предрасполагающее к тромбообразованию. Однако во многих случаях точные причины синдрома Бадда-Киари неизвестны.
Наиболее распространенной причиной синдрома Бадда-Киари являются заболевания крови. К ним в основном относятся миелопролиферативные заболевания - аномальное размножение клеток костного мозга, такие как полицитемия - повышенное количество эритроцитов, и серповидно-клеточная болезнь - генетическое заболевание крови. Тщательный мониторинг и контроль этих состояний является наиболее эффективным из известных методов профилактики синдрома Будда-Киари.
У взрослых женщин синдром Бадда-Киари также связан с приемом оральных контрацептивов и беременностью. В других случаях он может передаваться по наследству. Другие известные причины включают:
- рак, особенно опухоль печени. Рак печени является наиболее распространенной причиной синдрома Бадда-Киари
- мембранозная обструкция или закупорка нижней полой вены
- инфекции
- травма печени
- применение иммуносупрессивных препаратов
- флебит - воспаление вены
- болезнь Бехчета - аутоиммунные, воспалительные заболевания.
Признаки синдрома Бадда-Киари
Наиболее распространенным симптомом синдрома Бадда-Киари является асцит, или скопление жидкости в брюшной полости. Это вызвано давлением, создаваемым закупоренными венами. Давление также иногда вызывает гепатомегалию или увеличение печени. У пациентов также могут быть аномальные анализы крови, указывающие на заболевание печени. У некоторых пациентов с синдромом Бадда-Киари может быть желтуха. Боль в правой верхней части живота - еще один распространенный симптом. Другие признаки синдрома Бадда-Киари включают:
- тошнота и рвота
- вздутие живота
- рвота кровью
- спленомегалия - увеличенная селезенка
- отек нижних конечностей.
УЗИ, МРТ и портография в диагностике синдрома Бадда-Киари
Диагноз синдрома Бадда-Киари может поставить терапевт, гастроэнтеролог или хирург. Часто врачи, проводящие обследование, сначала подозревают цирроз печени как причину симптомов у пациентов с синдромом Бадда-Киари. При физическом осмотре врач может обнаружить, что печень увеличена. Дальнейшее обследование может включать в себя:
- лабораторные анализы крови, чтобы определить, насколько хорошо функционирует печень
- ультразвуковое исследование печени для выявления ее увеличения и других аномалий
- компьютерная томография брюшной полости
- магнитно-резонансная томография брюшной полости для выявления подобных отклонений
- портография.
Если обнаружены отклонения от нормы, могут быть проведены дополнительные исследования:
- биопсия. Во время биопсии печени врачи берут небольшой образец ткани печени для исследования
- катетеризация печеночных вен, при которой трубка проходит через тело, пока не достигнет печеночных вен. Прибор на конце катетера измеряет давление в вене.
Что покажет УЗИ при синдроме Бадда-Киари
УЗИ (ультразвуковое исследование) часто назначается для первичной диагностики синдрома Бадда-Киари. УЗИ может помочь в выявлении сужения или закрытия холедоха и его ветвей, а также позволяет оценить состояние желчного пузыря и других желчных путей. Исследование может также выявить наличие камней в желчном пузыре и холедохе, которые могут стать причиной синдрома Бадда-Киари.
УЗИ при синдроме Бадда-Киари выявляет следующие характерные признаки:
- Расширение печёночных вен или их тромбоз, что визуализируется как отсутствие кровотока в венах или значительное замедление кровотока, указывая на венозную обструкцию.
- Признаки венозного застоя в печени, которые проявляются увеличением размеров органа и изменением его структуры, что свидетельствует о нарушении оттока крови через печёночные вены.
- Допплеровское УЗИ может выявить обратный (ретроградный) кровоток в печёночных венах или его отсутствие, что характерно для тромбоза или сдавления вен.
- Асцит, который может быть обнаружен как скопление жидкости в брюшной полости, что указывает на осложнение венозного застоя и нарушение функции печени.
- Гетерогенная структура печени с участками повышенной или пониженной эхогенности, что может свидетельствовать о начавшемся фиброзе или некрозе печёночной ткани из-за венозного застоя.
- Увеличение селезёнки (спленомегалия), что может быть косвенным признаком портальной гипертензии, развивающейся на фоне нарушения кровотока в печёночных венах.
Кроме УЗИ, могут быть назначены другие диагностические методы, такие как компьютерная томография (КТ) или магнитно-резонансная томография (МРТ).
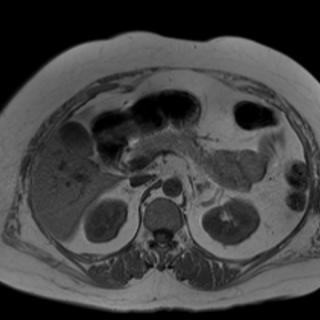
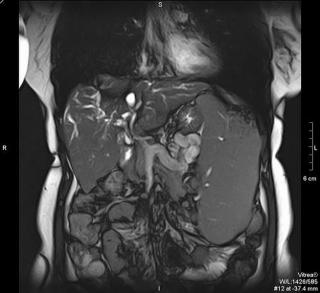
Что покажет МРТ при синдроме Бадда-Киари
МРТ - это метод образования изображения, использующий магнитное поле и радиоволны для создания подробных трехмерных изображений внутренних органов и тканей. МРТ может помочь выявить стеноз или окклюзию холедоха и его ветвей, определить их местоположение и характер, а также оценить состояние желчного пузыря и других желчных путей. МРТ также может быть полезна для определения наличия опухолей, воспаления или других изменений, которые могут быть связаны с синдромом Бадда-Киари. В некоторых случаях, когда МРТ необходима для точной диагностики, могут использоваться контрастные вещества, чтобы улучшить качество изображения и помочь в определении характера заболевания.
МРТ при синдроме Бадда-Киари выявляет следующие характерные признаки:
- Тромбоз или сужение печёночных вен, визуализируемое как отсутствие или резкое уменьшение кровотока в венах, что указывает на нарушение венозного оттока из печени и является ключевым признаком синдрома.
- Расширение печёночных вен и нижней полой вены выше места обструкции, что свидетельствует о повышенном давлении в венах из-за нарушения оттока крови.
- Гетерогенная структура печени, с участками повышенного и пониженного сигнала, что указывает на зоны ишемии, некроза или фиброза, вызванные длительным венозным застоем.
- Признаки асцита, проявляющиеся в виде скопления жидкости в брюшной полости, что свидетельствует о декомпенсации печени и венозном застое на фоне нарушения кровотока.
- Гипертрофия или атрофия долей печени, которые могут быть связаны с хроническим нарушением кровоснабжения и развивающимися фибротическими изменениями в тканях печени.
- Признаки портальной гипертензии, такие как расширение воротной вены и увеличение селезёнки, что может быть связано с повышенным давлением в венозной системе печени.
Что покажет портография при синдроме Бадда-Киари
Портография - это рентгенологический метод исследования, который позволяет визуализировать портальную вену и ее ветви. В некоторых случаях портография может быть назначена для диагностики синдрома Бадда-Киари. Синдром Бадда-Киари характеризуется обструкцией желчных путей в результате стеноза (сужения) или окклюзии (закрытия) большой желчной протоки (холедоха) или его ветвей, что может привести к нарушению дренажа желчи, что может привести к дополнительным изменениям в портальной вене. Портография может помочь визуализировать эти изменения и определить наличие портальной гипертензии (увеличение давления в портальной вене) и иных портальных осложнений. В ходе портографии контрастное вещество вводится в портальную вену через катетер, затем делается рентгеновский снимок, который позволяет получить детальное изображение портальной вены и ее ветвей.
Портография при синдроме Бадда-Киари выявляет следующие характерные признаки:
- Нарушение проходимости печёночных вен, которое проявляется как отсутствие или значительное сужение венозного просвета, что указывает на тромбоз или сдавление печёночных вен.
- Задержка контрастного вещества в печёночных венах, что свидетельствует о замедленном или нарушенном оттоке крови из печени, характерном для синдрома Бадда-Киари.
- Расширение коллатеральных сосудов, что указывает на развитие портальной гипертензии и формирование обходных путей для компенсации нарушения кровотока через основные венозные сосуды.
- Расширение воротной вены и увеличение давления в ней, что является результатом нарушения оттока через печёночные вены и повышенного давления в системе воротной вены.
- Аномальный кровоток, проявляющийся как обратный или коллатеральный кровоток, что связано с венозным застоем и компенсацией за счёт увеличения объёма циркуляции через дополнительные сосуды.
- Асцит, который можно определить косвенно по снижению контрастирования в области брюшной полости, свидетельствуя о накоплении жидкости вследствие длительного венозного застоя.
Список медицинской литературы:
- Абдурахманов Д.Т. Синдром Бадда-Киари / Д.Т. Абдурахманов // Врач. -2005,-№7.-С. 49-52.
- Андреев Г.Н. Патогенез, диагностика, лечение и организация помощи больным с хроническими диффузными заболеваниями печени. В. Новгород, 2004. - 57 с.
- Болезни печени и желчевыводящих путей: руководство для врачей / под. ред. В.Т. Ивашкина. - 2-е изд., испр. и доп. - М.: М-вести, 2005. - 536 с.
- Затевахин, И.И. Портальная гипертензия: диагностика и лечение / И.И. Затевахин, В.Н. Шиповский, М.Ш. Цициашвили, Д.В. Монахов // Практическое руководство. - М.: ООО «Буки Веди», 2015. - 328 с.
- Шерлок Ш. Заболевания печени и желчных путей: пер. с англ / Ш. Шерлок, Дж. Дули. - М.: Гэотар Медицина, 1999. - 860 с.
МРТ или КТ брюшной полости - что лучше выбрать? Ответ на этот вопрос во многом зависит от: цели обследования; первичного диагноза; анамнеза пациента; наличия противопоказаний; уровня допустимого лучевого воздействия.
Подготовка к МРТ брюшной полости является наиболее сложной. Для получения максимально точных и информативных результатов необходимо соблюдать следующие правила: Диета за 2-3 дня до назначенного МРТ исследования брюшной полости. Исключить продукты, повышающие
МРТ с контрастным усилением входит в диагностический арсенал врачей с 1980-х годов. Первое сообщение об открытии явления магнитного резонанса произошло в сороковые годы прошлого века. Но до того, как впервые были получены изображения, основанные на ядерно-магнитном резонансе, прошло почти тридцать лет. Только в 1974 году был выдан первый патент на устройство и методику получения МРТ изображений.
 Служба бесплатной
Служба бесплатной