Боль под правым ребром может быть связана с различными заболеваниями и состояниями, включая проблемы с печенью, желчным пузырем, поджелудочной железой, почками или органами дыхательной системы.
УЗИ брюшной полости, КТ брюшной полости, МРТ грудного отдела позвоночника, электрокардиография (ЭКГ) являются аппаратными методами диагностики боли под правым ребром. Исходя из первичных симптомов, истории болезни, противопоказаний и диагностических целей, врач терапевт назначает необходимые способы обследования.
В большинстве случаев, УЗИ брюшной полости выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
- КТ брюшной полости
- МРТ грудного отдела позвоночника
- Электрокардиография (ЭКГ)
- консультация гепатолога, гастроэнтеролога, кардиолога или невролога.
Виды боли под правым ребром
Основные виды боли под правым ребром:
- тупая боль под правым ребром часто связана с хроническими заболеваниями, такими как хронический гепатит или желчнокаменная болезнь;
- резкая, пронзающая боль под ребром справа может свидетельствовать о более серьезных осложнениях, таких как острый холецистит или камни в желчном пузыре;
- колющая боль под правым ребром при дыхании может быть связана с заболеваниями легких или переломом ребер.
Признаки боли под правым ребром
Основные признаки боли под правым ребром:
- усиление боли после приема пищи: боли, связанные с желчным пузырем или печенью, часто усиливаются после приема жирной и пряной пищи;
- желтуха может быть признаком проблем с печенью или желчными путями;
- изменения в цвете мочи или стула: темная моча или обесцвеченный стул могут также указывать на проблемы с печенью или желчными путями;
- отечность в области живота может быть связана с заболеваниями печени, включая цирроз.
Причины боли под правым ребром
Основные причины боли под правым ребром:
- заболевания печени, такие как гепатит, цирроз или опухоли;
- проблемы с желчным пузырем, включая холецистит и желчнокаменную болезнь;
- заболевания поджелудочной железы, включая панкреатит;
- заболевания почек, включая почечные камни или пиелонефрит;
- заболевания легких, включая пневмонию или плеврит;
- заболевания ребер и межреберных мышц, включая травмы или межреберные невралгии.
Факторы риска боли под правым ребром:
- употребление алкоголя может повреждать печень и поджелудочную железу, вызывая цирроз и панкреатит;
- чрезмерное употребление жирной, жареной или острой пищи может способствовать развитию желчнокаменной болезни и панкреатита;
- возраст: риск развития многих заболеваний, таких как цирроз печени или панкреатит, увеличивается с возрастом;
- наследственность: генетические факторы могут повышать риск развития некоторых заболеваний, включая желчнокаменную болезнь и некоторые формы цирроза;
- ожирение и сидячий образ жизни могут увеличивать риск развития многих заболеваний, включая желчнокаменную болезнь и заболевания печени.
УЗИ, МРТ, КТ или ЭКГ в диагностике боли под правым ребром
Основные методы диагностики при боли под правым ребром:
- Ультразвуковое исследование органов брюшной полости является основным методом для оценки состояния печени, жёлчного пузыря, поджелудочной железы и почек, что позволяет выявить воспаление, наличие камней в жёлчном пузыре, жировую дистрофию печени или другие патологии, способные вызывать боль.
- Биохимический анализ крови помогает оценить функциональное состояние печени и поджелудочной железы, выявляя повышение уровней ферментов, таких как аминотрансферазы, билирубин и липаза, что указывает на возможные воспалительные процессы, гепатиты или панкреатит.
- Анализ мочи проводится для исключения почечной патологии, так как воспаление или камни в правой почке могут вызывать боль, иррадиирующую в область под правым ребром.
- Компьютерная томография органов брюшной полости используется для точной визуализации патологий, включая опухоли, воспаление или обструкцию жёлчных протоков, а также для детальной оценки структуры печени, жёлчного пузыря и поджелудочной железы.
- Магнитно-резонансная томография брюшной полости позволяет выявить мягкотканевые изменения, такие как опухоли или воспалительные процессы в печени и жёлчевыводящих путях, а также уточнить характер и степень поражений органов.
- Рентгенография грудной клетки применяется для исключения патологии лёгких или плевры, что может вызывать отражённую боль в области под правым ребром, особенно если подозреваются проблемы в органах дыхательной системы.
- Эндоскопическая ретроградная холангиопанкреатография используется для диагностики заболеваний жёлчевыводящих путей, включая обструкцию или наличие камней, что позволяет определить причину боли, связанной с нарушением оттока жёлчи.
- Электрокардиография используется для исключения сердечных заболеваний, таких как ишемия или инфаркт, поскольку кардиологические причины могут иногда вызывать иррадиирующую боль в правую сторону грудной клетки.
Что покажет УЗИ при боли под правым ребром
УЗИ брюшной полости позволяет выявить следующие первопричины боли под правым ребром:
-
Наличие камней в жёлчном пузыре, которые визуализируются как гиперэхогенные образования с акустической тенью, что указывает на желчнокаменную болезнь и может быть причиной боли.
-
Утолщение стенок жёлчного пузыря, что свидетельствует о воспалительном процессе, таком как холецистит, который часто сопровождается болью в правом подреберье.
-
Жировой гепатоз или стеатоз печени, который проявляется как повышенная эхогенность печени, что указывает на накопление жира в клетках печени и может сопровождаться болевыми ощущениями.
-
Признаки обструкции жёлчных протоков, которые могут быть вызваны камнями, опухолями или воспалением, что приводит к нарушению оттока жёлчи и вызывает боль.
-
Увеличение размеров печени, что может свидетельствовать о воспалении или застойных процессах, таких как гепатит или сердечная недостаточность, и вызывать боль под правым ребром.
-
Наличие кист или опухолей в печени или жёлчном пузыре, которые могут вызывать дискомфорт и боль в области правого подреберья и требуют дальнейшего исследования.
-
Признаки воспаления или расширения поджелудочной железы, что может указывать на панкреатит, который также может проявляться болью в правом подреберье, особенно при вовлечении головки поджелудочной железы.
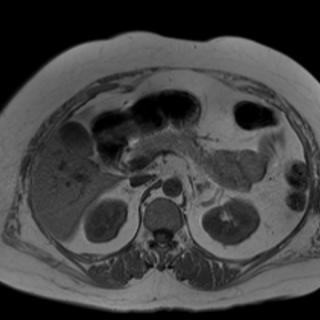
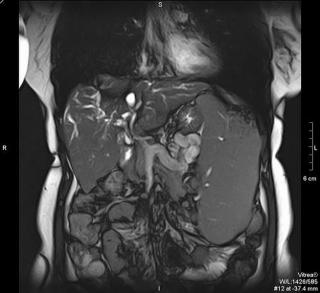
Что покажет МРТ при боли под правым ребром
МРТ брюшной полости позволяет выявить следующие первопричины боли под правым ребром:
-
Наличие опухолей или новообразований в печени, жёлчном пузыре или поджелудочной железе, которые визуализируются как плотные структуры с чёткими или нечёткими контурами, что помогает определить доброкачественный или злокачественный характер новообразования.
-
Утолщение стенок жёлчного пузыря или жёлчных протоков, что свидетельствует о воспалительном процессе, таком как холецистит или холангит, который может сопровождаться болевым синдромом.
-
Признаки жирового гепатоза, который проявляется изменением сигнала от печёночной ткани, указывающим на наличие жировых отложений в печени, что может быть причиной боли при увеличении органа и нарушении его функции.
-
Обструкция жёлчных протоков, вызванная камнями, опухолями или стриктурами, что приводит к нарушению оттока жёлчи, расширению жёлчных путей и болезненным ощущениям в области правого подреберья.
-
Признаки панкреатита, особенно если вовлечена головка поджелудочной железы, что может проявляться воспалительными изменениями и отёком железы, вызывающими боль в правом подреберье.
-
Признаки асцита или скопления жидкости в брюшной полости, что может свидетельствовать о декомпенсации заболевания печени, таких как цирроз, и быть причиной дискомфорта и боли в правом боку.
-
Изменения в структуре печени, такие как зоны некроза или фиброза, что может указывать на тяжёлое воспаление или хронические заболевания, вызывающие боль и нарушение функции органа.
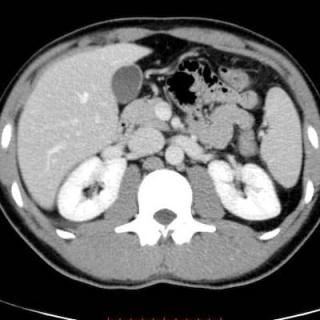
Что покажет КТ при боли под правым ребром
КТ брюшной полости позволяет выявить следующие первопричины боли под правым ребром:
-
Наличие камней в жёлчном пузыре или жёлчных протоках, которые визуализируются как плотные структуры, что указывает на желчнокаменную болезнь и может быть причиной боли.
-
Опухоли или новообразования в печени, жёлчном пузыре, поджелудочной железе или почке, которые визуализируются как плотные образования, позволяя оценить их размеры, локализацию и возможное распространение на соседние органы.
-
Утолщение стенок жёлчного пузыря, что указывает на воспалительный процесс, такой как острый или хронический холецистит, который может сопровождаться болью в правом подреберье.
-
Обструкция жёлчных протоков, проявляющаяся расширением жёлчных путей выше места обструкции, что может быть связано с камнями, стриктурами или опухолями и сопровождаться болью.
-
Изменение структуры печени, такие как жировая инфильтрация или признаки цирроза, проявляющиеся изменением плотности ткани печени, что может быть причиной боли при значительном поражении органа.
Что покажет ЭКГ при боли под правым ребром
ЭКГ сердца позволяет выявить следующие первопричины боли под правым ребром:
-
Признаки ишемии миокарда, такие как депрессия сегмента ST или инверсия зубца T, что может указывать на ишемию нижней или задней стенки сердца, которая иногда иррадиирует в область под правым ребром.
-
Наличие патологических зубцов Q, которые могут свидетельствовать о некрозе миокарда, особенно если боль связана с инфарктом нижней стенки, что может давать отражённые болевые ощущения в правом подреберье.
-
Эпизоды аритмий, таких как желудочковая экстрасистолия или фибрилляция предсердий, которые могут сопровождать сердечные заболевания и вызывать иррадиацию боли в правую сторону грудной клетки и подреберья.
-
Признаки перегрузки правого желудочка, которые могут проявляться при лёгочной гипертензии или тромбоэмболии лёгочной артерии, что также может вызывать боль в правом подреберье, особенно при острой перегрузке правых отделов сердца.
Список медицинской литературы:
- Дунаевский О.А. Дифференциальная диагностика заболеваний печени. 2-е изд. М. 1985; 263.
- Кармазановский Г.Г., Вилягин М.Ю., Никитаев Н.С. Компьютерная томография печени и желчных путей. М.: Панагель-Бук, 1997. 358 с.
- Клиническое руководство по ультразвуковой диагностике. Т. 1 / Под ред. Митькова В.В. М. - Видар. - 1996. - С. 94-139.
- Портной Л.M. Современная лучевая диагностика в гастроэнтерологии и гастроэнтероонкологии. М. 2001. - 218 с.
- Тодуа Ф. И. Компьютерная томография органов брюшной полости: Атлас - М.: Медицина, 1991. - 444 с.
МРТ или КТ брюшной полости - что лучше выбрать? Ответ на этот вопрос во многом зависит от: цели обследования; первичного диагноза; анамнеза пациента; наличия противопоказаний; уровня допустимого лучевого воздействия.
Магнитно-резонансная томография в клинической практике используется более 30 лет, и за этот срок апробации не было выявленного ни одного случая негативного воздействия МРТ на здоровье человека. Также, как и УЗИ, этот метод считается абсолютно безопасным, но для данного вида диагностики существует ряд абсолютных
КТ органов брюшной полости – это метод лучевой диагностики, который позволяет получить за одно сканирование данные о состоянии всех органов брюшной полости и забрюшинного пространства. В клинках СПб ее осуществляют на низкодозных спиральных компьютерных томографах срезовой
Подготовка к МРТ брюшной полости является наиболее сложной. Для получения максимально точных и информативных результатов необходимо соблюдать следующие правила: Диета за 2-3 дня до назначенного МРТ исследования брюшной полости. Исключить продукты, повышающие
 Служба бесплатной
Служба бесплатной