Боль в сердце — это неприятные ощущения в области грудной клетки, которые могут быть связаны как с сердечно-сосудистыми заболеваниями (стенокардия, инфаркт, миокардит), так и с другими причинами (невралгия, остеохондроз, рефлюкс, стресс). Отличить сердечную боль помогает её характер: при стенокардии она сжимающая, жгучая, усиливается при нагрузке и проходит в покое, а при невралгии — острая, колющая, зависит от движений и дыхания. Основные методы диагностики при боли в сердце:
- Клиническое обследование позволяет определить характер боли, ее локализацию, иррадиацию и связь с физической нагрузкой, что помогает дифференцировать ишемическую и неишемическую природу симптомов. Оценка частоты сердечных сокращений, артериального давления и аускультация тонов сердца помогают выявить признаки сердечной недостаточности и клапанных пороков.
- Электрокардиография фиксирует электрическую активность миокарда, позволяя выявить ишемические изменения, аритмии и нарушения проводимости. Суточное мониторирование по Холтеру используется для диагностики транзиторных ишемических эпизодов, нестабильных аритмий и оценки вариабельности сердечного ритма.
- УЗИ сердца визуализирует структуру сердечной мышцы, выявляя изменения сократимости миокарда, гипертрофию стенок, нарушение клапанной функции и признаки сердечной недостаточности. Стресс-эхокардиография применяется для оценки резервных возможностей миокарда и выявления скрытой ишемии при нагрузке.
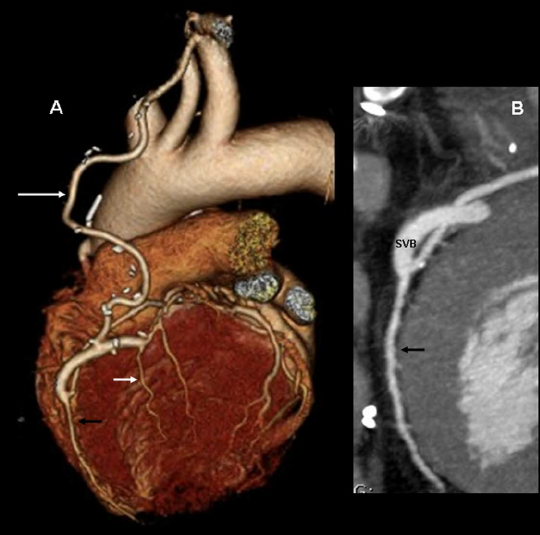
- Коронарная ангиография является золотым стандартом диагностики ишемической болезни сердца, позволяя визуализировать степень сужения коронарных артерий и оценить проходимость сосудов. Компьютерная томография с контрастированием применяется для неинвазивной оценки коронарного кровотока и выявления кальцинатов в артериях.
- Магнитно-резонансная томография сердца с контрастированием позволяет выявить участки фиброза и некроза миокарда, что особенно важно при подозрении на миокардит, кардиомиопатию или постинфарктные изменения. МРТ используется для оценки жизнеспособности миокарда и дифференциальной диагностики кардиологических заболеваний.
В большинстве случаев, электрокардиография (ЭКГ) выбирается как первичный метод диагностики. Если результаты исследования носят тревожный или неясный характер, дополнительно назначается:
- КТ коронарография
- УЗИ сердца
- консультация кардиолога.
Сердце расположено в передней части грудной клетки. Оно находится немного позади и слева от грудины, при этом грудная клетка защищает сердце. По факту сердце находится между правым и левым легкими, поэтому левое легкое немного меньше, чтобы освободить место для сердца в груди. Сердце состоит стенки и оболочки, камер, клапанов, кровеносных сосудов. Стенки сердца — это мышцы, которые сокращаются и расслабляются, направляя кровь по всему телу. Слой мышечной ткани, называемый перегородкой, разделяет стенки сердца на левый и правый желудочек. Стенки сердца состоят из 3 слоев:
- эндокард: внутренний слой
- миокард: мышечный средний слой
- эпикард: защитный наружный слой.
Эпикард — это один слой перикарда. Перикард — это защитная оболочка, покрывающая все сердце. Она вырабатывает жидкость, которая смазывает сердце и предотвращает его трение о другие органы. Сердце разделено на 4 камеры: 2 камеры сверху (предсердия) и 2 снизу (желудочки), по одной с каждой стороны сердца:
- правое предсердие: 2 большие вены доставляют бедную кислородом кровь в правое предсердие. Верхняя полая вена несет кровь от верхней части тела. Нижняя полая вена приносит кровь из нижней части тела. Затем правое предсердие перекачивает кровь в правый желудочек.
- правый желудочек: нижняя правая камера перекачивает бедную кислородом кровь в легкие через легочную артерию. Легкие насыщают кровь кислородом.
- левое предсердие: после того, как легкие наполняют кровь кислородом, легочные вены переносят кровь в левое предсердие. Эта верхняя камера перекачивает кровь в левый желудочек
- левый желудочек: левый желудочек немного больше правого. Он перекачивает богатую кислородом кровь к остальным частям тела.
Сердечные клапаны открываются и закрываются, пропуская кровь. Атриовентрикулярные клапаны открываются между верхней и нижней камерами сердца. Сердечные клапаны:
- трехстворчатый клапан: между правым предсердием и правым желудочком
- митральный клапан: между левым предсердием и левым желудочком.
Полулунные клапаны открываются, когда кровь циркулирует из желудочков:
- аортальный клапан: открывается, когда кровь вытекает из левого желудочка в аорту (артерию, по которой богатая кислородом кровь поступает в организм)
- легочный клапан: открывается, когда кровь течет из правого желудочка в легочные артерии (единственные артерии, по которым кровь с низким содержанием кислорода поступает в легкие).
Сердце перекачивает кровь через 3 типа кровеносных сосудов:
- артерии несут богатую кислородом кровь от сердца к тканям тела. Исключением являются легочные артерии
- вены несут бедную кислородом кровь обратно к сердцу
- капилляры — это небольшие кровеносные сосуды, в которых организм осуществляет кислородный обмен крови. Сердце получает питательные вещества через сеть коронарных артерий, которые проходят вдоль поверхности сердца:
- левая коронарная артерия: делится на 2 ветви (огибающую и левую переднюю нисходящую артерию)
- огибающая артерия: снабжает кровью левое предсердие, а также боковую и заднюю часть левого желудочка
- левая передняя нисходящая артерия: снабжает кровью переднюю и нижнюю часть левого желудочка и переднюю часть перегородки
- правая коронарная артерия: снабжает кровью правое предсердие, правый желудочек, нижнюю часть левого желудочка и заднюю часть перегородки.
Электроимпульсная система контролирует ритм и темп сердцебиения. Включает в себя:
- синоатриальный узел: посылает сигналы, которые заставляют сердце биться
- атриовентрикулярный узел: проводит электрические сигналы от верхних камер сердца к нижним.
Сердце также имеет сеть электрических пучков и волокон:
- левая ветвь пучка Гиса: посылает электрические импульсы в левый желудочек
- правая ножка пучка Гиса: посылает электрические импульсы в правый желудочек
- пучок Гиса: посылает импульсы от АВ-узла к волокнам Пуркинье
- волокна Пуркинье: заставляют желудочки сердца сокращаться и выкачивать кровь.
Болевой синдром может провоцировать патологии в любой из систем сердца.
Причины боли в сердце
Многие пациенты в какой-то момент жизни испытывают боль в области сердца, и обычно она вызвана безобидным состоянием. Однако, не всегда боль в зоне сердца связана с заболеваниями сердца. Нередко боль в груди вызвана нарушениями в опорно-двигательном аппарате. Это может быть мышечная боль, вызванная, например, чрезмерным употреблением алкоголя или травмой. Боль может распространяться по нервной системе: разрыв межпозвоночного диска в шейном отделе позвоночника ощущается в груди. Аномалия в верхней части спины или в области шеи и плеч может быть вызвана болью в зоне сердца.
Наиболее вероятную причину боли можно определить по характеру симптомов. Если боль усиливается при определенных движениях, причина состояния, скорее всего, кроется в опорно-двигательном аппарате. Если боль усиливается в положении вперед или лежа или после еды, боль может быть связана с неправильной работой пищевода.
Общие заболевания сердца, которые провоцируют боль в сердце:
- мерцательная аритмия: нерегулярные электрические импульсы в предсердии
- аритмия: сердцебиение слишком быстрое, слишком медленное или нерегулярное
- кардиомиопатия: необычное утолщение, увеличение или жесткость сердечной мышцы
- застойная сердечная недостаточность: сердце слишком жесткое или слишком слабое, чтобы правильно перекачивать кровь по всему телу
- ишемическая болезнь сердца: скопление бляшек, которое приводит к сужению коронарных артерий
- перикардит: воспаление оболочки сердца (перикарда).
Вероятность развития ишемической болезни сердца увеличивается с возрастом. Симптомы ишемической болезни сердца обычно обостряются при нагрузке и ослабевают после нескольких минут отдыха. Боль часто распространяется по всему телу, в то время как костно-мышечная боль обычно локализована. Ишемическая болезнь сердца часто вызывает саднящую боль или ощущение тяжести в груди. Вероятность развития ишемической болезни сердца повышается, если у есть сопутствующие факторы риска, такие как высокое артериальное давление или обширная семейная история.
Миокардит часто связан с лихорадочной респираторной инфекцией. Она часто попадает в перикард и сердечную мышцу. Классическим симптомом является острая боль в груди, которая усиливается при вдохе и при перемене положения. Согласно исследованиям, это не всегда так;. Например, боль может быть сжимающей. Спортсмен должен немедленно обратиться за медицинской помощью, если он начинает чувствовать боль в груди из-за респираторной инфекции, особенно если это ощущение аритмии.
Инфаркт-миокард и боль в сердце и груди
Боль в сердце и груди является наиболее распространенным предвестником инфаркта. Но могут быть и другие симптомы, такие как головокружение, тошнота и одышка. Признаки могут быть сильными или слабыми. Некоторые могут даже не замечать никаких предупреждающих признаков сердечного приступа. Инфаркт миокарда происходит, когда приток крови к сердцу блокируется или прерывается. Если к сердцу поступает недостаточно богатой кислородом крови, это приводит к повреждению пораженного участка. В результате сердечная мышца начинает отмирать. Когда сердце не получает кровь и кислород, необходимые ему для нормальной работы, повышается риск развития сердечной недостаточности и других серьезных осложнений. Инфаркт миокарда - это угрожающее жизни неотложное состояние. Общие признаки сердечного приступа включают: боль или дискомфорт в сердце и груди, сбивчивое дыхание, боль в руке, плече или шее, тошнота, потливость, головокружение, усталость, боль в верхней части тела, одышка.
ЭКГ, КТ и УЗИ в диагностике боли в сердце
Кардиологи обычно диагностируют причины боли в сердца после полного кардиологического обследования и изучения истории болезни. Для дифференциальной диагностики врач проведет электрокардиограмму, чтобы проверить электрическую активность сердца. УЗИ сердца показывает, как кровь течет через сердце и какие части сердца были повреждены.
Врач может также назначить КТ коронарографию для оценки кровеносных сосудов сердца. Процедура позволяет осмотреть участки внутри и вокруг сердца, где могли образоваться бляшки, увидеть, как течет кровь, и выявить любые закупорки.
Врачи также возьмут образец крови или проведут другие анализы, чтобы проверить, нет ли признаков повреждения сердечной мышцы. Часто используемый анализ крови проверяет уровень тропонина Т - белка, содержащегося в сердечной мышце. Повышенный уровень связан с сердечным приступом.
Что хорошо покажет ЭКГ при боли в сердце
- Локализация ишемического процесса по изменению сегмента ST и зубца Т в конкретных отведениях.
- Степень поражения миокарда по выраженности подъемов или депрессий ST, а также наличию патологических зубцов Q.
- Характер аритмии по изменениям ритма, длительности интервалов и наличию экстрасистол, что помогает определить источник нарушения.
- Нарушение проводимости сердца визуализируется по изменению продолжительности PQ, QRS и QT, что указывает на блокады или дисфункцию проводящей системы.
- Гипертрофия миокарда по увеличению амплитуды зубцов R и S, а также смещению электрической оси сердца, что позволяет оценить нагрузку на отделы сердца.
ЭКГ при боли в сердце выявляет следующие характерные признаки:
При остром инфаркте миокарда в стандартных отведениях фиксируется подъем сегмента ST над изолинией в зоне повреждения, что свидетельствует об окклюзии коронарной артерии. В отведениях, отражающих противоположную стенку, визуализируется депрессия сегмента ST, что является зеркальным отражением ишемического процесса.
При стенокардии депрессия сегмента ST выявляется во время приступа или нагрузки, что указывает на транзиторную ишемию миокарда. Инверсия зубца Т в грудных отведениях фиксируется как проявление ишемии субэндокардиального слоя, что особенно характерно для нестабильной стенокардии.
При аритмиях нарушение ритма регистрируется по изменению частоты и формы зубцов Р, комплексов QRS и интервалов RR, что помогает диагностировать фибрилляцию предсердий, желудочковые экстрасистолы и блокады. Укорочение или удлинение интервала PQ указывает на нарушения атриовентрикулярной проводимости, что характерно для различных степеней блокады сердца.
При гипертрофии миокарда амплитуда и продолжительность комплекса QRS изменяются в зависимости от утолщения стенок желудочков, что проявляется смещением электрической оси сердца. Дискордантные изменения сегмента ST и зубца Т фиксируются при перегрузке желудочков, что отражает нарушение реполяризации.
При миокардите снижение вольтажа зубцов QRS и диффузные изменения сегмента ST выявляются во всех отведениях, что свидетельствует о воспалительном поражении сердечной мышцы. Удлинение интервала QT может указывать на электролитные нарушения или токсическое воздействие, что сопровождается высоким риском аритмий.
Оданко ЭКГ плохо визуализирует следующие аспекты патологии:
- Структурные изменения миокарда, такие как фиброз и воспалительные инфильтраты, что ограничивает диагностику миокардитов и кардиомиопатий.
- Очаговые повреждения миокарда, если они не вызывают значительных изменений в электрической активности.
- Анатомическое строение сердца и его клапанный аппарат, что исключает возможность диагностики врожденных и приобретенных пороков.
- Скорость и объем кровотока в коронарных артериях, что снижает точность диагностики степени ишемии.
- Изменения в перикарде и его вовлечение в патологический процесс, что ограничивает выявление перикардитов и выпотов.
Что хорошо покажет КТ при боли в сердце
- Степень сужения коронарных артерий по изменению их просвета, что позволяет оценить выраженность атеросклеротического поражения.
- Кальцинаты в стенках сосудов по их плотности, что помогает определить риск развития коронарных осложнений.
- Объем и анатомическое расположение тромбов в камерах сердца, что позволяет выявить эмболические риски.
- Размеры и толщина стенок желудочков по плотности миокарда, что помогает диагностировать гипертрофические и дилатационные кардиомиопатии.
- Объем жидкости в перикардиальном пространстве по его распределению вокруг сердца, что позволяет выявить признаки экссудативного перикардита.
КТ при боли в сердце выявляет следующие характерные признаки:
В режиме ангиографии стенозы коронарных артерий визуализируются как зоны сужения просвета сосудов, что позволяет определить степень обструкции и атеросклеротические бляшки. Кальцинаты в коронарных артериях фиксируются в виде гиперденсивных участков, что свидетельствует о хроническом атеросклеротическом поражении.
В режиме обследования миокарда участки гипоперфузии определяются как зоны сниженной плотности, что указывает на ишемию или перенесенный инфаркт. Гиподенсивные участки в стенке желудочков фиксируются при некрозе миокарда, что позволяет оценить зону повреждения после острого коронарного синдрома.
В режиме контрастного усиления тромбы в камерах сердца выявляются как зоны без накопления контраста, что помогает диагностировать внутрисердечные эмболические образования. Воспалительные изменения в перикарде визуализируются в виде утолщения перикардиального листка и скопления жидкости в околосердечном пространстве.
В режиме объемной реконструкции при кардиомиопатиях фиксируется изменение формы и размеров камер сердца, что помогает оценить степень дилатации или гипертрофии миокарда.
В режиме кальций-скоринга индекс кальцификации коронарных артерий определяется по количеству и плотности отложений, что позволяет оценить риск развития сердечно-сосудистых осложнений.
Оданко МСКТ плохо визуализирует следующие аспекты патологии:
- Функциональные характеристики миокарда, что исключает возможность оценки сократимости сердечной мышцы.
- Нарушения циркуляции в миокарде, что ограничивает диагностику ранних стадий ишемии без выраженных структурных изменений.
- Анатомическое строение клапанного аппарата оценивается только статично, что снижает точность диагностики недостаточности или стеноза клапанов.
- Динамические изменения кровотока в коронарных артериях, что не позволяет оценить степень гемодинамически значимых стенозов.
- Ранние воспалительные изменения миокарда без выраженного отека и некроза, что снижает точность диагностики начальных стадий миокардита.
Что хорошо покажет УЗИ при боли в сердце
- Размеры камер сердца по их объему и толщине стенок, что позволяет выявить гипертрофию, дилатацию и кардиомиопатии.
- Функция клапанного аппарата по подвижности створок и скорости кровотока, что помогает диагностировать стеноз или недостаточность клапанов.
- Сократительная способность миокарда по изменению фракции выброса, что позволяет определить степень сердечной недостаточности.
- Объем жидкости в перикардиальном пространстве по толщине слоя между листками перикарда, что помогает выявить перикардит и тампонаду сердца.
- Нарушение региональной сократимости миокарда по изменению кинетики отдельных сегментов желудочков, что помогает выявить ишемические зоны.
УЗИ при боли в сердце выявляет следующие характерные признаки:
В режиме В-сканирования могут выявляться гипертрофия, дилатация или кардиомиопатия. Анатомическая структура клапанов фиксируется по их подвижности и форме, что помогает выявить пороки развития, дегенеративные изменения и кальциноз.
В допплеровском режиме фиксируется градиент давления по изменению скорости потока крови, что помогает оценить гемодинамическую значимость обструкции.
В режиме стресс-эхокардиографии ишемические изменения выявляются по снижению сократимости отдельных сегментов миокарда при физической или фармакологической нагрузке.
В режиме трехмерной эхокардиографии анатомия сердца отображается в объемном формате, что позволяет детально оценить структуру клапанного аппарата, межпредсердной и межжелудочковой перегородок, а также выявить врожденные аномалии.
Оданко сонография плохо визуализирует следующие аспекты патологии:
- Структура коронарных артерий, что исключает возможность диагностики стенозов и атеросклеротических бляшек.
- Циркуляция в миокарде, что ограничивает возможность выявления ранних стадий ишемии без структурных изменений.
- Объем кровотока в коронарных сосудах, что снижает точность диагностики гемодинамически значимых обструкций.
- Нарушение электрической активности миокарда, что исключает возможность оценки аритмогенных изменений.
- Слабовыраженные воспалительные инфильтраты в миокарде, что снижает точность диагностики начальных стадий миокардита.
Список медицинской литературы:
- Бокерия Л.А. Острый коронарный синдром. Возможности диагностики и лечения / Л.А. Бокерия, Ю.И. Бузиашвили, B.C. Работников и др.. М.: Изд-во НЦССХ им. А.Н. Бакулева РАМН, 2004. - 286 с.
- Васильев Ю.В. Боль за грудиной: дифференциальная диагностика и лечение // Consilium medicum.- 2002. Прил. № 3.- С. 3-5.
- Митьков, В.В. Стресс-эхокардиография / Н.В. Корнеев. под ред. В.В. Митькова, В.А. Сандрикова // Клиническое руководство по ультразвуковой диагностике. - М.: Видар, 1998. - Т.5. - с. 138-160
- Молчанов Н. С. Предупреждение заболеваний сердца / Н.С. Молчанов. - М.: Знание, 1970. - 95 с.
- Сапрыгин Д.Б. Современная диагностика и оценка острого коронарного синдрома: значение определения тропонинов // Леч. врач. 2005. -№4. - С. 56.
- Чернов С.А. Нестабильная стенокардия (клиника, диагностика, лечение) / С.А. Чернов, А.П. Чернов // Рос. кардиол. журн. 1999. - № 4.- С. 2836.
Можно ли сделать МРТ при клаустрофобии? Объективный ответ на этот вопрос - все зависит от степени клаустрофобии и желания пациента. В конечном счете у человека всегда есть возможность пройти МРТ под наркозом или седацией. Но это радикальный вариант решения проблемы боязни замкнутого пространства.
Компьютерная коронарография сосудов сердца сочетает в себе высокую информативность и высокую скорость проведения. Это обследование неинвазивно, не требует от пациента сложной подготовки и может проводиться без предварительной госпитализации. МСКТ коронарных сосудов выполняется
МРТ с контрастным усилением входит в диагностический арсенал врачей с 1980-х годов. Первое сообщение об открытии явления магнитного резонанса произошло в сороковые годы прошлого века. Но до того, как впервые были получены изображения, основанные на ядерно-магнитном резонансе, прошло почти тридцать лет. Только в 1974 году был выдан первый патент на устройство и методику получения МРТ изображений.
 Служба бесплатной
Служба бесплатной